Токсикодермия
Общая информация
В медицинской литературе токсикодермией или токсическим дерматитом называют патологическое состояние кожи и слизистых оболочек, возникающее при проникновении аллергена в организм. В отличие от контактного дерматита, аллерген самостоятельно не соприкасается с кожей. Вещество, вызывающее ответную реакцию иммунной системы, может попадать в организм через пищеварительную или дыхательную систему. Впоследствии аллергены попадают в кожу через кровоток и вызывают разнообразные симптомы, вроде папул, пустул и волдырей.
Аллергия представляет собой ответную реакцию защитной системы организма на проникновение в ткани определенного вещества. Чаще всего это врожденная аномалия, при которой само по себе неопасное вещество провоцирует сенсибилизация клеток иммунной системы. Выделяемые медиаторы воспаления воздействуют на ткани и обуславливают отек, покраснение и повреждение кожного покрова. При токсидермии возникает аллергическая реакция немедленного типа, поэтому симптомы появляются в первую минуту после воздействия аллергена на ткани.
Галилео. Таксидермисты
Опасность токсического дерматита зависит от количества аллергенов, попавших в организм. К тяжелым осложнениям патологии врачи относят острое нарушение дыхания и повреждение внутренних органов. Лечение необходимо проводить в первые минуты после появления признаков аллергической реакции.
Источник: www.nrmed.ru
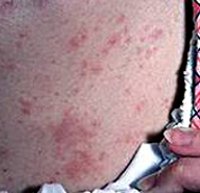
токсикодермия различной этиологии
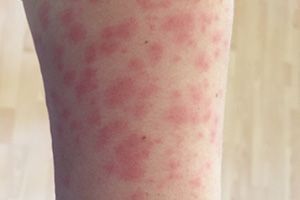
Токсикодермия – это острое воспаление кожи и слизистых оболочек, имеющее аллергическую природу, при этом аллерген попадает в толщу кожи через кровь (гематогенным путем). Непосредственного контакта кожи с аллергеном нет. Токсикодермия проявляется такими кожными элементами:
- пятна;
- папулы или узелки;
- везикулы или пузырьки;
- пустулы или гнойные пузырьки;
- волдыри.
Элементы сыпи могут быть не только на коже, но и на слизистых оболочках рта, половых органов, анального кольца. Тяжесть состояния пациента определяется количеством кожных элементов и общей реакцией организма. Другое название болезни – токсико-аллергический дерматит. Некоторые исследователи считают токсикодермию лекарственной болезнью. При появлении первых признаков заболевания следует незамедлительно обратиться к врачу-аллергологу.
Почему возникает токсикодермия?
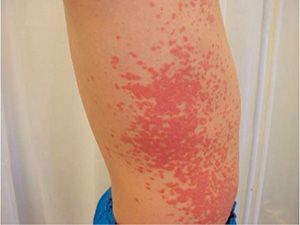
Основной механизм развития болезни – токсико-аллергический. Это значит, что вещество, циркулирующее в крови, имеет ядовитые (токсические) и аллергические свойства. Однако дело не только во внешнем факторе. Организм пациента изначально имеет аллергическую «настроенность», или эпизоды поражения других органов уже бывали раньше. Основные предпосылки заболевания – наследственная ферментативная недостаточность, индивидуальная непереносимость, кумуляция (накопление) лекарств, взаимодействие с ультрафиолетовым спектром солнечного излучения и другие.
Что такое таксидермия
Непосредственные причины возникновения токсикодермии чаще всего экзогенные, то есть находящиеся во внешней среде. Наиболее часто в качестве мощных аллергенов выступают:
- лекарства, на их долю приходится до 20% всех случаев;
- бытовая химия или производственные вредности;
- пищевые продукты;
- аутотоксические соединения.
Среди лекарств наибольшей аллергенностью обладают антибиотики, вакцины и сыворотки, нестероидные противовоспалительные средства, сульфаниламидные соединения, барбитураты, витамины и другие. В некоторых случаях заболевания отмечается реакция даже на кортикостероиды и антигистаминные средства, т.е. на вещества, которые обычно используются как раз для борьбы с аллергией.
Бытовая химия – не менее частая причина кожных поражений. Особенно это касается соединений, имеющих бензольное кольцо в своей химической формуле. Чаще всего кожа реагирует на стиральный порошок, растворители и краски, эпоксидную смолу. Среди веществ, используемых на производстве, наибольший вред приносят мышьяк и ртуть.
Среди пищевых продуктов опасность несут те, что содержат консерванты и красители. В этом смысле опасен даже хлеб, если он испечен с добавлением большого количества разрыхлителей. Под подозрением, как правило, снеки, колбасы, консервы, некоторые полуфабрикаты. Природные аллергизирующие свойства имеют шоколад, куриные яйца, морепродукты, мёд, цитрусовые и кофе.
Токсидермия аутотоксическая – это поражение кожи, возникающее под действием собственных патологических продуктов обмена вещества. Это бывает при болезнях почек и пищеварительного тракта, злокачественных опухолях. Нередко аутотоксический дерматит развивается при беременности, особенно при патологическом ее течении.
Все чаще в последние годы токсический дерматит возникает у детей, причиной его становится респираторно-вирусная инфекция вкупе с неправильным питанием. Страдают малыши, которым назначается много лекарств и аптечных витаминов одновременно.
Важно, что при токсикодермии раздражающее вещество напрямую не контактирует с кожей, а попадает с током крови.
Симптомы токсикодермии
Симптомы заболевания могут развиться как через несколько часов после попадания аллергена в организм, так и спустя несколько дней.
Проявления болезни разнообразны, включают практически все известные кожные элементы: эритему, папулы, везикулы, волдыри. Кожа вокруг элементов может быть покрасневшей или нет. Элементы могут проходить полный цикл своего развития (покраснение, образование, разрешение, заживление через язву с образованием рубца) или остановиться на какой-то стадии. При этом прямой зависимости между тем, какой кожный элемент образуется, и раздражающим веществом нет.
Одновременно человек испытывает различные неприятные ощущения: как местные (на коже), так и общие. Может быть болезненность, жжение, напряжение, зуд в месте поражения. Особенно тяжело переносятся поражения слизистых оболочек, которые затрудняют прием пищи и отправление естественных потребностей.
Общие симптомы – это лихорадка, недомогание, суставные боли, снижение аппетита, вялость, нарушение концентрации внимания, раздражительность, расстройства сна. Если поражается сосудистая стенка, присоединяется кровоточивость или геморрагический синдром. Могут поражаться почки и печень, сердце и другие органы. Часто присоединяются рвота и расстройства стула.
Классификация токсико-аллергического дерматита
В зависимости от площади поражения выделяют 2 основные формы токсикодермии:
- фиксированная;
- распространенная.
Фиксированная форма – это несколько элементов на коже, каждый из которых имеет диаметр не более 3 см, и незначительная общая реакция. Если элементов много, диаметр их превышает 3 см или они сливаются, то такая форма относится к распространенной. Фиксированная форма чаще всего поражает слизистую рта и половых органов.
Самой легкой формой считается пятнистая токсидермия, когда на коже возникают только возвышенные эритематозные пятна, которые могут сливаться и шелушиться. Общее состояние страдает незначительно.
Пустулы развиваются под действием химических веществ, содержащих йод, бром или хлор (йододерма, бромодерма). Вещества способствуют размножению стафилококков, имеющихся в волосяных фолликулах.
К тяжелым формам распространенной токсикодермии относят такие синдромы:
- синдром Стивенса-Джонсона или злокачественная экссудативная эритема, когда на коже и слизистых образуются буллы (обширные полости с жидкостью и воздухом), из-за чего может возникнуть кровотечение и даже слепота;
- синдром Лайела или эпидермальный некролиз (злокачественная пузырчатка), который по тяжести находится на втором месте после анафилактического шока.
Токсикодермия может развиваться по механизму аллергической реакции немедленного (антитела к иммуноглобулину Е) или замедленного (сенсибилизированные Т-лимфоциты) типа.
Диагностика заболевания
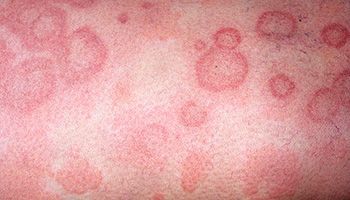
Характерные кожные высыпания, их явная связь с провоцирующим фактором сомнений в диагнозе не оставляют. Кожная реакция развивается немедленно после употребления аллергена вовнутрь или его вдыхания, либо максимум в течение 2-х суток. При тщательном расспросе и сопоставлении фактов обычно обнаруживается вещество, которое стало причиной поражения кожи.
Точное определение аллергена возможно только косвенным путем. Кожные тесты при заболевании не проводят, поскольку это может привести к развитию шока. Выполняют те исследования, которые возможны с венозной кровью в пробирке: трансформация лимфоцитов, дегрануляция базофилов, агломерация лейкоцитов и подобные.
Для выявления аллергической природы болезни проводят различные исследования:
- бактериальный посев отделяемого кожных элементов;
- микроскопия мазка (можно обнаружить бледную трепонему – возбудителя сифилиса);
- соскоб кожи (тест на грибы);
- общий анализ крови;
- общий анализ мочи;
- коагулограмма и другие.
По показаниям при подозрении на поражение внутренних органов могут привлекаться специалисты других направлений (кардиологи, нефрологи, гастроэнтерологи) и назначаться профильные исследования. Точная диагностика – основа выздоровления.
Источник: www.celt.ru
Токсикодермия
Токсидермия (син.: токсикодермия, токсико-аллергический дерматит) — острое воспалительное заболевание кожных покровов, а иногда и слизистых оболочек, развивающееся под действием гематогенного распространения аллергена, поступившего в организм пероральным, ингаляторным, внутривенным, подкожным, внутримышечным, интравагинальным путями.
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
L27.0 Генерализованное высыпание на коже, вызванное лекарственными средствами и медикаментами
L27.1 Локализованное высыпание на коже, вызванное лекарственными средствами и медикаментами
L27.2 Дерматит, вызванный съеденной пищей
L27.8 Дерматит, вызванный другими веществами, принятыми внутрь
Этиология и патогенез
Токсидермии чаще развиваются как побочное действие лекарственных средств. Развитие патологической реакции возможно на любой лекарственный препарат, включая антигистаминные и глюкокортикостероидные средства. Однако в большинстве случаев развитие токсидермий ассоциировано с поступлением в организм антибактериальных препаратов пенициллиновой и цефалоспориной групп, а также сульфаниламидов, противоэпилептических средств и аллопуринола. Развитие таких высыпаний ассоциируется с преобладанием CD4 и CD8 Т-лифмоцитов, гиперчувствительностью замедленного типа.
Алиментарные (пищевые) токсидермии могут быть обусловлены как аллергическими (достаточно часто выявляются у детей и редко – у взрослых), так и неаллергическими механизмами, и, по данным современных исследований, они составляют 12% от всех видов заболевания.
Волдырные высыпания и отек Квинке обычно связаны с IgE-ассоциированными реакциями и могут быть ассоциированными с приемом лекарственных средств, чаще всего — бета-лактамных антибактериальных препаратов.
Фиксированные высыпания, как правило, обусловлены гипечувствительностью замедленного типа. Развитие высыпаний происходит через несколько часов после поступления в организм аллергена. В качестве причины таких высыпаний чаще всего выступают тетрациклины, нестероидные противовоспалительные, сульфиниламидные и противоэпилептические средства (карбамазепин).
Пустулезные высыпания в настоящее время наблюдаются редко, т.к. ассоциируются с поступлением в организм редко используемых в настоящее время производных галогенов.
Буллезные высыпания, включая медикаментозную пузырчатку, также встречаются нечасто, но являются тяжелыми вариантами токсидермий. Развитие их связано с активизацией ферментов и цитокинов и образованием аутоантител, способствующих акантолизу или эпидермолизу. Среди причин таких реакций следует, прежде всего, указать ингибиторы ангиотензинпревращающего фермента, фуросемид, пенициллин и сульфасалазин.
Полиморфная экссудативная эритема медикаментозного происхождения наиболее часто ассоциирована с приемом сульфаниламидов.
Наиболее частой причиной пятнистых эритематозных и геморрагических высыпаний являются антибактериальные препараты пенициллиновой и цефалоспориновой групп. Геморрагические высыпания также возникают после приема антипирина, салицилатов, белладонны, хинина, эрготамина и некоторых других препаратов. Кроме того, причиной пурпурозных высыпаний способны стать интоксикация, переутомление, инфекционные болезни, кахексия, болезни желудочно-кишечного тракта, ревматизм, введение антитоксических сывороток, укус ядовитых змей.
Профессиональные токсидермии возникают при действии производственных химических веществ, особенно тех, в структуре которых имеется бензольное кольцо с хлором или аминогруппой (имеют высокую антигенную активность). Путь поступления веществ в организм чаще ингаляторный.
Список лекарств, вызывающих фотохимические токсидермии превышает 100 наименований и постоянно пополняется. Чаще других ими являются: антибактериальные средства (амоксициллин, гризеофульвин, дапсон, сульфаниламиды, окситетрациклин, тетрациклин, доксициклин, миноциклин, сульфаниламиды, ципрофлоксацин), нестероидные противовоспалительные средства (диклофенак, ибупрофен, индометацин, кетопрофен, пироксикам, фенилбутазон), противоопухолевые средства (винбластин, метотрексат, фторурацил), диуретические средства (амилорид, гидрохлортиазид, фуросемид, хлортиазид), гипотензивные и сердечно-сосудистые средства (бета-адреноблокаторы, каптоприл, кордарон, метилдофа, нифедипин), антидиабетические пероральные средства (толбутамид, хлорпропамид), а также амитриптилин, бензоилпероксид, изотретиноин, третиноин, этретинат, прометазин, препараты золота, пероральные контрацептивы, циметидин, хлорпромазин, хинидин, эфиры пара-аминобензойной кислоты и другие.
Время появления реакции на фармакологическое средство составляет от 1 до 21 дня и зависит от предшествующих контактов с этим препаратом (или с препаратами со сходной химической структурой при перекрестной аллергии). Ранняя реакция возникает через 1–3 суток от начала лечения, поздняя — чаще на 9-10 сутки у несенсибилизированных пациентов. Реакция на пенициллин иногда наблюдается через 2 недели и более после прекращения его введения.
Клиническая картина
Cимптомы, течение
По этиологическому принципу выделяют медикаментозные, алиментарные (пищевые) и профессиональные токсидермии.
Также при описании токсидермий используют морфологические признаки (пятнистая, папулезная, макулопапулезная, везикулезная, буллезная, узловатая, пигментная, пурпурозная, буллезно-геморрагическия токсидермия) или сравнение с клиническими проявлениями других дерматозов (по типу аллергического васкулита, по типу многоформной экссудативной эритемы).
Клинические проявления лекарственной аллергии очень разнообразны и представлены почти всеми первичными морфологическими элементами: пятнистыми, папулезными, уртикарными, везикулезными, буллезными, пустулезными, узловатыми. Высыпания чаще мономорфные, реже – полиморфные: пятнисто-папулезные, пятнисто-везикулезные, везикуло-буллезные и др.
Пятнистая токсидермия в виде эритематозных, пигментных или геморрагических (пурпурозных) элементов встречается чаще других и обычно локализуется на туловище, лице, конечностях. В крупных кожных складках (паховых, подмышечных, под молочными железами) сыпь нередко сливается. Распространенность высыпаний варьирует от единичных элементов до эритродермии.
Поверхность элементов гладкая, позднее может отмечаться шелушение. Иногда центр растущего пятна становится бледнее периферии, тогда элементы приобретают вид колец. Характерен кожный зуд различной интенсивности. Одновременно можно наблюдать инъекцию склер, слезотечение, нарушения со стороны желудочно-кишечного тракта и повышение температуры тела до умеренных показателей.
Высыпания появляются через различное время после приема лекарства, иногда очень короткое, если к данному фармакологическому средству ранее развилась гиперчувствительность. Элементы появляются сразу или постепенно, толчками, достигая максимального развития в течение 2–3 дней, и через несколько дней исчезают, не оставляя следов. При поражении ладоней и подошв наступает полное отторжение рогового слоя.
Пятнистые эритематозные и геморрагические элементы, сходные с таковыми при скарлатине, встречаются реже. Процесс длится достаточно долго и заканчивается пластинчатым шелушением.
Пигментная токсидермия начинается с появления слабо выраженных эритематозных пятен преимущественно на коже лица, шеи, разгибательных поверхностей верхних конечностей. Затем на фоне эритемы появляются отрубевидное шелушение, сетчатая пигментация и фолликулярный кератоз. Пятна приобретают более насыщенный цвет, клинически напоминая картину меланоза Риля.
Фиксированная эритема проявляется одним или несколькими крупными ярко-красными пятнами, достигающими в диаметре 10 см. В процессе инволюции цвет становится синюшно-багровым, возможно формирование бляшки и пузыря, после стихания воспалительных явлений остается гиперпигментация, коричневое пятно с аспидным или фиолетовым оттенком. В таком виде пятно или пятна сохраняются долго, постепенно бледнея, но после приема лекарственного препарата, вызвавшего аллергическую реакцию, элементы рецидивируют на прежнем месте. Типичная локализация — половые органы, слизистая оболочка рта.
Папулезные высыпания, как проявление токсидермии, регистрируются нечасто. Обычно сопровождаются кожным зудом.
Более редкими являются буллезная, везикулезная, пустулезная и узловатая токсидермии.
Буллезная токсидермия характеризуется появлением крупных пузырей, локализующихся преимущественно в складках кожи и на шее. Образующиеся после вскрытия пузырей вегетирующие эрозии клинически сходны с элементами при вегетирующей пузырчатке.
Везикулезная токсидермия может характеризоваться поражением только ладоней и подошв, имитируя дисгидроз, но высыпания также способны занимать значительные пространства кожного покрова, вплоть до эритродермии с обильным мокнутием и последующим крупнопластинчатым шелушением.
Пустулезная токсидермия обычно наблюдается при использовании галогенных препаратов (йод, бром, фтор, хлор). Так как важным путем выделения галогенов из организма являются сальные железы, то и локализация высыпаний имеет тропизм к участкам кожного покрова, богатым этими железами: лицо, грудь, межлопаточная область. Йодистые угри – мелкие и обильные, бромистые – крупнее.
Крапивница и отек Квинке относятся к аллергическим реакциям немедленного типа. Крапивница проявляется быстро возникающими и быстро исчезающими волдырями, отек Квинке — отеком кожи, подкожной клетчатки, значительным увеличением губ, языка. Больные ощущают зуд или жжение ладоней и подошв, онемение языка, давящую боль за грудиной, сердцебиение, слабость. При угрозе развития анафилактического шока наблюдаются бронхоспазм, тошнота, рвота, понос, артралгии.
Токсидермия по типу многоформной экссудативной эритемы, в том числе буллезной, может быть клиническим проявлением непереносимости различных лекарственных средств, в том числе антигистаминных. Такие проявления наблюдаются при отравлении угарным газом и бензином, при алиментарных расстройствах. Самыми тяжелыми осложнениями токсидермии по типу многоформной экссудативной эритемы являются синдром Стивенса-Джонсона и синдромом Лайелла.
Диагностика
Тщательно собранный анамнез имеет особое значение в диагностике лекарственной токсидермии, при этом выясняется: наличие сходных симптомов в анамнезе; наличие профессиональных факторов риска развития заболевания; прием лекарственных препаратов и др. Многие больные не считают медикаментами средства, которые они давно принимают (капли в нос или в глаза, контрацептивные препараты). В перечень лекарств больные также обычно не включают препараты, прием которых закончился 1–2 недели тому назад. Необходимо иметь в виду и возможность перекрестной аллергической реакции: некоторые диуретические средства (фуросемид, тиазид) — с сульфаниламидами; пенициллин — с полусинтетическими антибиотиками, отличающимися от исходного препарата боковыми цепями.
Аллергологические тесты имеют ограниченную достоверность, т.к. истинным аллергеном часто является неизвестный метаболит. Тесты могут быть как ложноотрицательными, так и ложноположительными: например, после курса лечения пенициллином часто выявляют гемагглютинирующие антитела без признаков гемолитического процесса. Провокационные пробы с лекарственными средствами связаны с опасностью тяжелых аллергических реакций, так как летальные реакции возможны от самых незначительных доз подозреваемого препарата. Подъязычные, внутрикожные, внутримышечные тесты с постепенным повышением дозы лекарства может проводить врач-аллерголог только в условиях стационара.
Скарификационные тесты служат исключительно для обнаружения аллергии замедленного типа. Их достоверность низка из-за того, что причиной развившейся гиперчувствительности нередко бывает не сам препарат, а его метаболиты.
Лабораторные тесты: реакция дегрануляции базофилов, гемагглютинация (агглютинация сывороткой больного эритроцитов, нагруженных аллергеном), обнаружение преципитинов, иммуноглобулины IgE, IgG, IgM, торможение миграции лейкоцитов, реакция бласттрансформации лимфоцитов и др. могут быть как ложноположительными, так и ложноотрицательными. Лабораторная диагностика осложняется еще и тем, что антиген-специфические IgE можно определять только к небольшому числу лекарственных препаратов. Отсутствие специфических IgE к препарату не исключает аллергической реакции на его введение.
Подтверждением диагноза лекарственной токсидермии служит и е ослабление или исчезновение после прекращения приема подозреваемого лекарства. Этот признак также имеет относительную ценность, так как кожные высыпания могут долго сохраняться и после отмены препарата.
Гистологические признаки не имеют характерных для токсидермии особенностей. В эпидермисе встречаются рассеянные микронекрозы отдельных эпидермоцитов, вакуольная дистрофия клеток базального слоя, иногда – образование пузыря. Чаще отмечается межклеточный и внутриклеточный отек, выраженный экзоцитоз и недержание пигмента. Вокруг сосудов наблюдаются инфильтраты из лимфоцитов и гистиоцитов.
Дифференциальный диагноз
Дифференциальная диагностика из-за полиморфизма лекарственных сыпей проводится со многими дерматозами и рядом инфекционных заболеваний — с корью, скарлатиной, краснухой, ветряной оспой.
Розеолоподобная токсидермия отличается от розеолезных сифилидов зудом и шелушением от розового лишая Жибера — отсутствием «материнского пятна», овальных пятнистых высыпаний в виде медальонов, обильными высыпаниями на лице и конечностях, связью с приемом лекарственного средства, от болезни кошачьих царапин (фелиноза) — отсутствием характерного для него регионарного лимфаденита, от пятнистого псориаза — отсутствием симптомов стеаринового пятна, терминальной пленки и кровяной росы.
Папулезную токсидермию дифференцируют с красным плоским лишаем, псориазом, псориазиформным сифилидом.
Дисгидротическая (везикулезная) токсидермия, особенно на кистях, клинически не отличается от эпидермофитидов при эпидермофитии стоп, от аллергического дерматита или экземы. Лишь исключение этих заболеваний и установление связи с предшествующим приемом лекарственных препаратов поможет установить правильный диагноз.
Буллезная токсидермия может быть похожа на многоформную экссудативную эритему. Однако преимущественная локализация на кистях и стопах, отсутствие указаний на предшествующий прием лекарств, возникновение высыпаний на фоне простудного заболевания, сезонность рецидивов свидетельствуют в пользу многоформной экссудативной эритемы.
Лечение
Общие замечания по терапии
Следует прекратить прием всех медикаментов, кроме жизненно необходимых, которые невозможно заменить препаратами иной группы.
Объем медикаментозной терапии зависит от тяжести заболевания, критериями чего являются:
— характер высыпаний (локализованный или генерализованный);
— тенденция к развитию эритродермии;
— поражение слизистых оболочек;
— наличие геморрагических высыпаний;
— наличие полостных высыпаний;
— наличие симптомов общей интоксикации (общая слабость, недомогание, головная боль, головокружение, повышение температуры тела);
— вовлечение в процесс внутренних органов;
— изменение общего анализа крови (ускорение СОЭ, лейкоцитоз, анемия, тромбоцитопения).
Больному назначают щадящую диету, обильное питье, энтеросорбенты (полифепан, лактофильтрум, энтеросгель) (С) [1] в средней терапевтической дозировке 3 раза в сутки в промежутках между приемами пищи или лечебных средств.
Показания к госпитализации
— распространенные геморрагические и/или буллезные высыпания;
— угроза развития тяжелых форм лекарственной аллергии (отек Квинке, синдром Лайелла или Стивенса-Джонсона);
— упорный и распространенный процесс, резистентный к проводимому в амбулаторных условиях лечению;
— наличие сопутствующих тяжелых соматических заболеваний, лихорадка, артралгия, низкое артериальное давление, лимфоцитоз с атипическими лимфоцитами.
Схемы лечения
Системная терапия
1. При нормальных показателях артериального давления назначают диуретические средства в том случае, если гидрохлортиазид или фуросемид не были причиной аллергической реакции или не вызовут перекрестную аллергию (С) [1-2].
В процессе лечения режим дозирования этих средств корректируют индивидуально в зависимости от величины диуретического ответа и динамики состояния пациента.
2. При преобладании пятнистых, уртикарных или папулезных высыпаний назначают антигистаминные препараты:
— цетиризина гидрохлорид (С): детям в возрасте старше 6 лет — 5 мг 2 раза в сутки перорально; взрослым — 10 мг 1 раз в сутки перорально в течение 7-10 дней [1-3]
или
— лоратадин (С): детям в возрасте от 3 до 12 лет и/или с массой тела менее 30 кг — 5 мг 1 раз в сутки перорально в течение 7-10 дней; взрослым и детям в возрасте старше 12 лет и/или с массой тела более 30 кг — 10 мг 1 раз в сутки перорально в течение 7-10 дней [1-3]
или
— хлоропирамин (С): детям в возрасте от 1 года до 6 лет — 8,3 мг 2-3 раза в сутки перорально в течение 7-10 дней, детям в возрасте от 6 до 14 лет — 12,5 мг 2-3 раза в сутки перорально в течение 7-10 дней, взрослым – 25 мг 3-4 раза в сутки перорально в течение 7-10 дней [1-3]
или
— клемастин (В): детям в возрасте старше 7 лет — 0,5-1 мг 2 раза в сутки перорально в течение 7 –10 дней, взрослым — 1 мг 2 раза в сутки перорально в течение 7 –10 дней [1-3].
3. В качестве детоксикационной терапии показано внутривенное введение 30% раствора тиосульфата натрия по 10 мл (С) [1].
4. При тяжелых формах заболевания назначают глюкокортикостероидные препараты перорально и/или парентерально (В) [1-2, 4-6]. Дозы зависят от тяжести клинических проявлений, но составляют не менее 30–35 мг в сутки в пересчете на преднизолон.
Наружная терапия
Применяется в случае буллезной токсидермии — туширование эрозий анилиновыми красителями.
Требования к результатам лечения
— отсутствие субъективных ощущений;
— нормализация общего состояния;
— прекращение появления новых элементов;
— разрешение существующих высыпаний.
Тактика при отсутствии эффекта от лечения
При преобладании пятнистых, уртикарных или папулезных высыпаний возможна замена антигистаминного препарата. При отсутствии эффекта и в этом случае – назначение системных глюкокортикостероидов перорально и/или парентерально (В) [1.2.4.5.6]. Дозы зависят от тяжести клинических проявлений, но составляют не менее 30–35 мг в сутки в пересчете на преднизолон.
ПРОФИЛАКТИКА
Профилактика рецидивов заболевания заключается в информировании пациента о причине заболевания для исключения этого фактора из рациона питания или из разрешенных к применению фармакологических средств.
Источник: diseases.medelement.com
Токсикодермия ( Токсидермия )
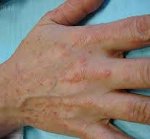
Токсикодермия — это острое токсико-аллергическое воспалительное поражение кожных покровов, возникающее при воздействии аллергена, проникающего в кожу гематогенным путем. Токсикодермия отличается многообразием морфологических элементов сыпи (папулы, везикулы, пятна, пустулы, волдыри) и может сопровождаться поражением слизистых оболочек. Диагностика токсикодермии основана на ее клинической картине, опросе пациента, проведении лабораторных исследований и бакпосевов, обследовании состояния внутренних органов. Лечение токсикодермии обязательно должно включать устранение воздействия вызвавшего ее фактора, а также проведение дезинтоксикационных и десенсибилизирующих мероприятий. Назначают антигистаминные, глюкокортикоидные, местные и симптоматические средства.
МКБ-10
L27 L51.1 L51.2
- Причины
- Симптомы токсикодермии
- Диагностика
- Лечение токсикодермии
- Цены на лечение
Общие сведения
Большинство случаев токсикодермии (токсидермии) протекают по механизму аллергической реакции немедленного типа после приобретенной сенсибилизации организма или в связи с идиосинкразией (врожденной непереносимостью). При этом, в отличие от аллергического контактного дерматита, причинный фактор токсикодермии не контактирует с кожей пациента. Попадая в организм различными путями, он всасывается в кровь и по кровеносным сосудам достигает кожи. Таким образом, при токсикодермии воздействие аллергена на кожу происходит как бы «изнутри» организма.
К наиболее тяжелым формам токсикодермии относятся синдром Стивенса-Джонсона и синдром Лайелла. Степень выраженности клинических проявлений при токсикодермии зависит от антигенной активности и количества аллергена, частоты его воздействия, предрасположенности организма к аллергическим реакциям: крапивница, атопический дерматит, профессиональная экзема, солнечный дерматит, аллергический ринит, бронхиальная астма и др.

Токсикодермия
Причины
Химическое вещество, являющееся причинным фактором развития токсикодермии, может попасть в организм различными путями: при вдыхании (ингаляционно), с пищей (алиментарно), путем лекарственных инъекций или при всасывании после нанесения на кожу.
По причине возникновения современная дерматология выделяет 4 этиологические группы токсикодермий: медикаментозные, алиментарные, профессиональные и аутотоксические. Медикаментозная токсикодермия развивается в результате приема лекарственных препаратов и встречается в подавляющем большинстве случаев. Она может быть вызвана сульфаниламидами (сульфадимезин, норсульфазол), антибиотиками (биомицин, пенициллин, неомицин, стрептомицин), барбитуратами, витаминами группы В, сыворотками и др.
Алиментарная токсикодермия бывает связана как с употреблением самого пищевого продукта, так и с различными добавками, входящими в его состав (красители, разрыхлители, консерванты). По распространенности она стоит на втором месте после медикаментозной токсикодермии. Профессиональная токсикодермия обусловлена деятельностью, связанной с различными химическими соединениями. Наиболее активными антигенами являются вещества, содержащие бензольное кольцо с аминогруппой или хлором.
Аутотоксическая токсикодермия возникает при воздействии аллергенов и токсинов, образующихся в организме в результате нарушения обмена веществ. Это может наблюдаться при хронических заболеваниях ЖКТ (гастрит, язва желудка, гепатит, панкреатит, язвенная болезнь) и почек (пиелонефрит, гломерулонефрит, гидронефроз, хроническая почечная недостаточность), злокачественных процессах (рак легких, аденокарцинома почки, рак толстого кишечника) и т. п. Аутотоксическая токсикодермия может принимать хроническое течение.
Симптомы токсикодермии
Клиническая картина отличается большим многообразием форм. Высыпания на коже могут носить папуллезный, везикулярный, эритематозный, уртикарный и папулло-везикулярный характер. Поражение слизистой ротовой полости и губ может иметь пузырно-эрозивный, катаральный или геморрагический характер. В некоторых случаях токсикодермии поражается не только слизистая рта, но и слизистая гениталий, мочеиспускательного канала, анального отдела прямой кишки. Высыпания на коже и слизистых при токсикодермии обычно сопровождаются различными субъективными ощущениями пациента: напряжением, жжением, болезненностью, зудом кожи в очагах поражения.
На одно и тот же провоцирующее вещество у разных людей могут развиваться различные морфологические варианты токсикодермии. С другой стороны, целый ряд веществ вызывает развитие токсикодермий с характерной именно для них клиникой. Например, связанная с приемом солей йода токсикодермия проявляется так называемыми «йодистыми угрями» — мягкими сочными бляшками, возвышающимися над окружающей их кожей и покрытыми корками, под которыми обнажается поверхность с гнойным отделяемым.
Токсикодермия может сопровождаться развитием общей симптоматики: недомоганием, подъемом температуры тела, периодическими артралгиями. Выраженный дискомфорт и зуд в области высыпаний могут стать причинами нарушений в работе нервной системы с появлением повышенной раздражительности, эмоциональной лабильности, нарушений сна. Возможно присоединение симптомов, свидетельствующих о токсико-аллергическом поражении почек и/или печени. Поражение стенок сосудов проявляется геморрагическим синдромом.
В зависимости от распространенности клинических проявлений выделяют фиксированную и распространенную форму токсикодермии. Фиксированная форма токсикодермии в большинстве случаев проявляется появлением на коже нескольких эритематозных пятен округлой формы, имеющих диаметр 2-3 см. Со временем пятна могут приобретать коричневатую окраску, в средине некоторых из них формируются пузыри. При устранении дальнейшего поступления аллергена в организм фиксированная токсикодермия проходит в течение 10 дней. Повторное воздействие провоцирующего фактора приводит к появлению высыпаний на тех же местах и на новых участках кожи.
Распространенная токсикодермия отличается множественным характером высыпаний, часто сопровождается поражением слизистых и внутренних органов с развитием миокардита, гепатита, почечной недостаточности. Характеризуется ознобами, повышением температуры, диареей и рвотой, тяжелым состоянием пациентов.
Диагностика
Основанием для постановки диагноза токсикодермии является ее характерная клиническая картина. Сбор анамнеза направлен на выявление причинного фактора заболевания. При токсикодермии постановка кожных аллергических проб часто не дает результатов. Использование провокационных проб с предполагаемым аллергеном сопряжено с опасностью развития тяжелой формы токсикодермии. Поэтому для определения провоцирующего вещества могут проводиться только пробы in vitro: реакция дегрануляции базофилов, бласттрансформации лимфоцитов, агломерации лейкоцитов и др.
Для исключения инфекционной природы высыпаний производят бакпосев отделяемого, соскоб кожи на патогенные грибы, микроскопию мазков на бледную трепонему, RPR-тест на сифилис. При распространенной форме токсикодермии проводится коагулограмма и исследование основных биохимических показателей в анализе крови и мочи. При поражении внутренних органов может потребоваться консультация кардиолога, гастроэнтеролога, нефролога; проведение ЭКГ, Эхо-ЭГ, УЗИ брюшной полости и печени, УЗИ или КТ почек.
Лечение токсикодермии
Первостепенное значение в лечении токсикодермии имеет предупреждение дальнейшего воздействия вызвавшего ее вещества. С этой целью при алиментарных и аутотоксических вариантах токсикодермии применяют слабительные и мочегонные средства, очистительные клизмы, внутривенное введение десенсибилизирующих растворов тиосульфата натрия и хлорида кальция, антигистаминные препараты (лоратадин и др.). При токсикодермиях, обусловленных применением сульфаниламидных препаратов, введение тиосульфата натрия противопоказано! Пациентам с тяжелой формой токсикодермии показаны экстракорпоральные методы очищения крови: гемосорбция, мембранный плазмофорез, каскадная фильтрация плазмы, криоаферез и др. Их лечение проводится только в стационаре и заключается в назначении глюкокортикостероидов, внутривенных вливаний солевых р-ров или декстрана, плазмы или альбумина крови, профилактической антибиотикотерапии, поддержании работоспособности почек и печени.
Местная терапия очагов поражения кожи зависит от морфологических особенностей токсикодермии. Применяют пудры или водно-взбалтываемые взвеси с оксидом цинка, глюкокортикостероидные мази, противовоспалительные и противозудные препараты для местного применения. Участки мокнутия обрабатывают анилиновыми красителями, вяжущими и дезинфицирующими средствами.
Литература
1. Федеральные клинические рекомендации по оказанию медицинской помощи детям с многоформной экссудативной эритемой и токсикодермией. — 2015.
2. Дерматовенерология : учебник для студентов высших учебных заведений/ В.В. Чеботарёв, О.Б. Тамразова, Н.В. Чеботарёва, А.В. Одинец. — 2013.
3. Анализ факторов риска, этиологии и клинических проявлений токсикодермии/ Файзуллина Е.В. и др.// Практическая медицина. — 2014. — № Т1 (№4).
Источник: www.krasotaimedicina.ru
Лечение токсидермии
 Цены
Цены Врачи
Врачи Запись на прием
Запись на прием Акции
Акции

Группа клиник Дезир — клиники экспертного класса, специализирующиеся на диагностике и лечении заболеваний кожи ЛЮБОЙ СЛОЖНОСТИ!
Российское общество дерматовенерологов и косметологов
Заведующий отделением дерматологии:
Член Евро-Азиатской Ассоциации дерматовенерологов,
Член Российского общества дерматологов и косметологов,
доктор медицинских наук, профессор Сухарев А.В.



Токсидермией называется общее токсико-аллергическое заболевание с проявлениями на коже и слизистых. Оно развивается ввиду попадания в организм лекарственных или белковых аллергенов перорально, при ингаляциях или резорбции (всасывания) через кожу и слизистую.
Термин «токсидермия» был введен Ядассоном в XX веке. Ученый заметил, что некоторые медикаменты способны вызвать у организма аномальную реакцию. С тех пор большинство ученых считают основным катализатором токсидермии именно прием лекарств.
Причины токсидермии
Провоцируют проявление токсидермии:
- Прием лекарственных препаратов — антибиотиков, анальгетиков, сульфаниламидов, барбитуратов, риванола, фурацилина и других.
- Контакт с химическими препаратами — никелем, хромом, кобальтом, мышьяком, ртутью и молибденом.
- Употребление пищевых продуктов — экзотических фруктов, консервантов, яиц, шоколада, кофе, грибов, орехов и других.
Основными факторами риска возникновения токсидермии являются генетическая предрасположенность, дисбактериоз и другие заболевания органов пищеварения, быстрый распад микробов, специфическая эндотоксическая реакция организма.
Симптомы токсидермии

Самым распространённым симптомом токсидермии являются множественные пятнисто-паппулезные высыпания. Они возникают на фоне лечения антибиотиками, анальгетиками, новокаином, фурацилином и витаминами группы В.
Узелковая сыпь с пятнами диссеминированного характера иногда фокусируется и сливается в одно округлое пятно. На 4-5 день воспалённые паппулы начинают шелушиться. Высыпания редко сопровождаются зудом, повышением температуры и слабостью.
Медики также выделяют несколько основных видов токсидермии:
- Фиксированную, рецидивирующую на одних и тех же участках тела. Как правило, возникает на фоне приёма сульфаниламидов, сопровождается зудом и жжением, держится на коже до 3 недель.
- Крапивницу (токсидермию по типу крапивницы). Распространенная реакция на пенициллин, эритромицин, тетрациклин, анальгетики, новокаин, трихопол и другие препараты. Высыпания появляются в первые дни приема препаратов в виде волдырей разного размера. Обычно сыпь покрывает всю кожу лица, туловище и конечностей. В тяжелых случаях сопровождается отеком слизистых оболочек.
- Бромодерму и йододерму. Самые редкие и трудные для диагностики виды токсидермии. Характерными проявлениями бромодермы являются различные высыпания — эритематозные, уртикарные, везикулезные, буллезные, угреподобные, бородавчатые. Йододерма, как правило, начинается с узелка, который вскоре превращается в пустулу и опухолевидное образование.
- Синдром Лайелла — неспецифические реакции на воздействия лекарств. Как правило, возникает на фоне приема сульфаниламидов. Характерными проявлениями являются резкий подъем температуры, ухудшение самочувствия, слабость, головная боль и артралгия.
Источник: dezir-clinic.ru