Глазное давление (офтальмотонус) – это нормальное физиологическое явление, выражающееся в воздействии внутриглазной жидкости на внутренние структуры глазного яблока. Оно сохраняет сферическую форму под действием этой силы.
Жидкость должна давить на капсулу глаза с определенной интенсивностью. Патологией является как повышенное внутриглазное давление, так и слишком низкое. Важно вовремя заметить отклонение показателя от нормы и обратиться к офтальмологу для предотвращения опасных последствий, вплоть до необратимой потери зрения. Поэтому так полезно знать симптомы и лечение, которое предстоит пройти, о чем мы и расскажем.
Норма глазного давления
Существует несколько подходов к оценке офтальмотонуса. Самый известный был предложен академиком А.П. Нестеровым в 1998 году. Он разделил диапазон возможного индивидуального уровня истинного ВГД на три зоны нормы:
Влияние атмосферного давления на клев рыбы. Как влияет Атмосферное давление на успех рыбалки.
- низкая – 9-12 мм рт. ст.;
- средняя – 13-16 мм рт. ст.;
- высокая – 17-22 мм рт. ст.
В офтальмологии используют и другие подходы, позволяющие оценивать внутриглазное давление с учетом состояния здоровья конкретного пациента. Толерантный уровень ВГД позволяет определить, до какого уровня может расти офтальмотонус у человека без повреждения структуры глаза.
Если у пациента изначально было низкое ВГД, на начальной стадии глаукомы оно может не выходить за пределы высокой нормы. Однако здоровым такой глаз назвать нельзя.
При лечении врачи пользуются показателем «давление цели». Это уровень, хотя бы на 30% ниже текущего патологического. Снижение считается стабилизацией состояния.
Симптомы повышения и понижения ВГД
Понижение офтальмотонуса чаще всего проходит бессимптомно, либо человек не обращает внимания на признаки, вроде покраснения, сухости и временного ухудшения зрения. Часто это списывают на последствия долгого пребывания перед экраном. Обычно низкое ВГД выявляют в рамках комплексной диагностики.
Повышенное проявляет себя более ярко:
- частой зрительной утомляемостью;
- беспричинным слезотечением;
- болью в надбровной зоне;
- лопающимися сосудами глазного яблока;
- снижением четкости зрения, не связанное со зрительной нагрузкой (после сна);
- болезненными движениями глаз.

Подобные симптомы могут возникнуть однократно и исчезнуть. Тогда беспокоиться не о чем: это лишь физиологическое колебание офтальмотонуса. Если же они появляются систематически и сохраняются надолго, необходимо обратиться к врачу.
Влияние Атмосферного Давления на Клёв Рыбы
Чем опасно повышение внутриглазного давления
С возрастом этот показатель неизбежно меняется. Фиброзная оболочка глаза теряет былую эластичность. Поэтому у взрослых такая проблема встречается чаще, чем у детей, а люди старше 40 лет попадают в группу риска.
Хроническое повышенное внутриглазное давление оказывает разрушающее воздействие на зрительный нерв. В результате это может привести к глаукоме – заболеванию, по мере которого сужаются поля зрения.
Под действием высокого офтальмотонуса зрительный нерв постепенно атрофируется. Визуальные сигналы перестают поступать в мозг, и человек слепнет.
Но высокое внутриглазное давление – это не самостоятельное заболевание, а лишь симптом. Причинами его появления служат патологии, протекающие в других системах организма.
Болезни, повышающие ВГД
Повышение глазного давления с гипертонией, вопреки распространенному мифу, не связано. Врачи даже отмечают, что глаукома чаще диагностируется у гипотоников. Однако сердечно-сосудистые заболевания нередко нарушают гидробаланс организма. На фоне этого не происходит своевременный отток внутриглазной жидкости, что и повышает офтальмотонус.
Также причинами высокого ВГД могут стать:
- сахарный диабет;
- заболевания почек (чаще всего – гломерулонефрит);
- воспаление сосудистой оболочки глаза;
- неправильно сформированное глазное яблоко;
- дальнозоркость (включая возрастную).
Наследственная предрасположенность тоже способна сыграть свою роль. Взрослые люди, чьи родственники страдали глаукомой, попадают в группу риска.
Последствия нарушений глазного давления
Повышенное ВГД, как мы выяснили, чревато атрофией зрительного нерва и, как следствие, слепотой. Процесс этот – необратимый: болезнь можно лишь затормозить, но поля зрения не расширятся.

При пониженном офтальмотонусе нарушается питание тканей глазного яблока, оно меняет форму: уменьшается в размерах или западает. Процесс сопровождается ухудшением остроты зрения. Происходит это из-за:
- отека зрительного нерва;
- изменения угла преломления света на сетчатке из-за деформации глаза;
- помутнения стекловидного тела.
Так что риск слепоты присутствует при нарушениях офтальмотонуса любого рода. Поэтому так важно обращаться к врачу при первых признаках отклонения, а людям старше 40 лет – ежегодно проходить тонометрию.
Лечение
На ранней стадии можно обойтись местными гипотензивными средствами. Нормализовать офтальмотонус помогут средства, улучшающие отток внутриглазной жидкости, и препараты, угнетающие ее продукцию.
Обычно они представлены в форме глазных капель. Какие из них необходимы в конкретном случае, определяет врач, исходя из признаков и причин нарушения.
Такое лечение проходит в домашних условиях. Дополнить его может физиотерапия:
- вакуумный массаж очками Сидоренко (ускоряет отток жидкости);
- ультразвуковая терапия (повышает электрическую активность зрительного нерва);
- цветоимпульсная терапия (борется с застойными процессами).
В более запущенных случаях требуется лазерная процедура, проводимая амбулаторно, или хирургическое вмешательство, предполагающее госпитализацию.
Лечение лазером
Если гипотензивная терапия не приносит результатов, приходится облегчать отток внутриглазной жидкости механически. Для нее создается дополнительный путь циркуляции между двумя камерами глаза. С этой целью в радужной оболочке создается сквозное отверстие. Это называется иридэктомией.
Раньше процедуру проводили хирургическим путем с наложением швов. Она сопровождалась большим количеством осложнений – от конъюнктивита до образования спаек, еще больше затрудняющих отток.
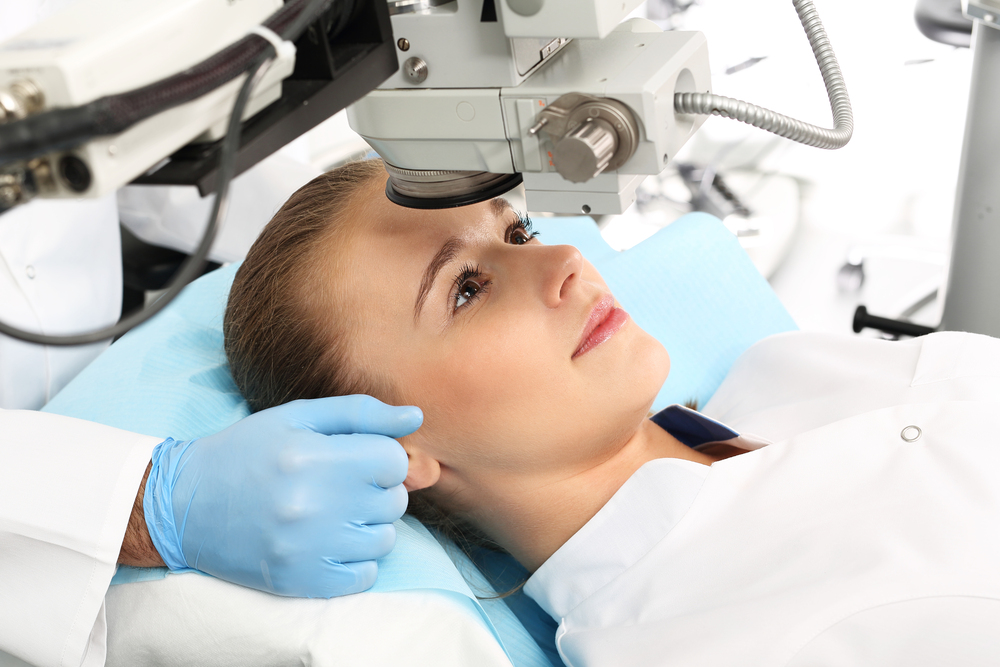
Современная офтальмология применяет для этого лазерные технологии. Иридэктомия проводится за несколько минут под местной анестезией и не требует длительной реабилитации. В отличие от хирургической, лазерную можно повторять неоднократно (если искусственное отверстие зарастет). Препятствиями к проведению процедуры являются патологии роговицы и уменьшение размера передней камеры.
Хирургические операции
Если иридэктомию научились делать малоинвазивным методом, то для осуществления дренажа передней камеры требуется хирургическое вмешательство. Когда других вариантов снижения давления жидкости не остается, в глаз устанавливается дренаж. Отток происходит через него в заданный участок глаза.
Используются разные виды таких систем. Дренаж может представлять собой:
- полимерную перфорированную пластинку;
- гидрогелевую субстанцию;
- цилиндрическую трубку.
Также возможны операции по расширению канала Шлемма, по которому циркулирует жидкость между камерами. Для этого вскрывается венозный синус склеры (синусотомия) или удаляется часть трабекулярной сети, соединяющей радужку с задней поверхностью роговицы (трабекулоэктомия).
Как снизить ВГД в домашних условиях
При единичных случаях повышения офтальмотонуса можно ограничиться народным средствами. Компрессы быстро приносят облегчение, но делать их постоянно не рекомендуется.
Для компрессов часто используют:
- белки вареного яйца (по половинке на каждую сторону);
- смесь меда и воды (смачивают ватные тампоны);
- смесь измельченных листьев одуванчика с медом (смазывают закрытые веки);
- тертый картофель, смоченный яблочным уксусом (заворачивают в марлю и прикладывают к глазам).

Не следует прибегать к домашним средствам, которые рекомендуют закапывать в глаза. Это может привести к аллергической реакции или ожогу роговицы. Если несколько сеансов с компрессами не принесли результата, лучше без промедления обратиться к офтальмологу.
Лечение гипотензии глаза
Пониженное внутриглазное давление диагностируется нечасто. Поэтому и способы его повышения изучаются не так широко. Местных средств (капель) для этого не предусмотрено.
Из медикаментов можно прибегнуть к:
- сосудорасширяющим;
- глюкокортикостероидам;
- ангиопротекторам;
- мидриатикам, расширяющим зрачок.
Их действие обычно кратковременное, позволяющее получить облегчение до принятия более серьезных мер. К ним относится ввод в полость под конъюнктивой раствора коллагена. Таким способом восстанавливается объем глазного яблока и нормальное давление в нем.
Снижение офтальмотонуса бывает вызвано механическим повреждением глаза: жидкость вытекает через образовавшуюся рану. В этом случае необходимо принять экстренные меры по ее закрытию. При незначительной травме обходятся наложением антибактериальной мази под давящую повязку. При серьезных повреждениях накладывают швы.
Профилактика
Внутриглазное давление может быть повышено по разным причинам, поэтому профилактика возможна не всегда. Если дело – в генетических факторах или недоразвитости глаза, предотвратить нарушение невозможно.
Взрослый человек может принять ряд мер, чтобы воспрепятствовать приобретенному нарушению офтальмотонуса:
- снизить физическую активность, но не допускать ее отсутствия;
- избегать деятельность, предполагающую наклоны и подъем тяжестей;
- не подвергаться воздействию высоких температур;
- отказаться от узких головных уборов и давящих воротников.
Пониженное ВГД обычно вызвано травмами или воспалениями. Поэтому достаточная защита глаз и своевременное лечение заболеваний способны предотвратить подобное явление.
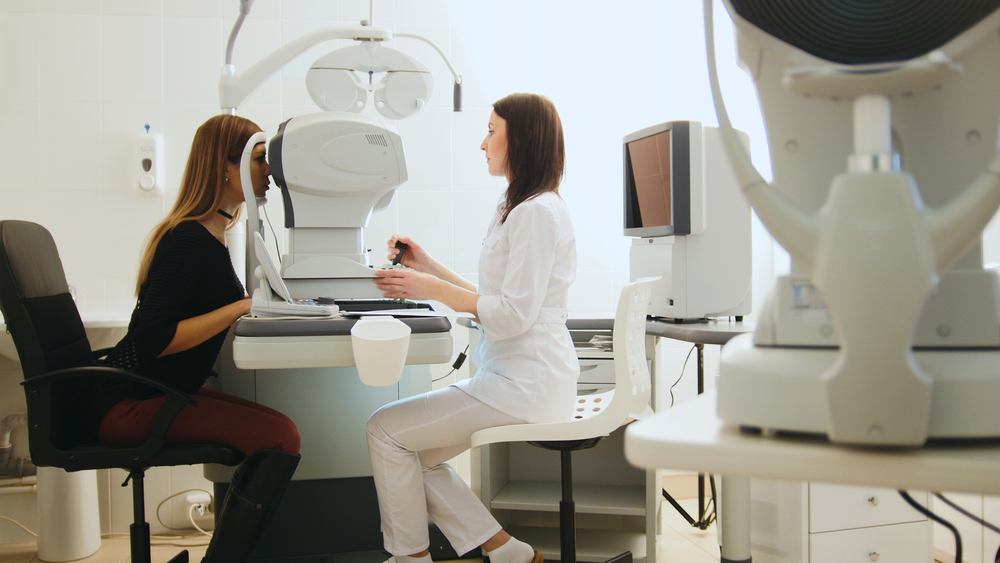
В целом главной профилактической мерой является периодическое измерение ВГД. Оно проводится быстро и безболезненно, а результаты позволяют на ранних стадиях выявить опасные изменения.
Источник: gorzdrav.org