Осенняя муха жигалка (латинский — Stomoxys calcitrans) – кровососущее насекомое, которое относится к виду синантропных. Обитают обычно в местах большого скопления скота, так же может быть опасна и для человека. Она является переносчиком серьезных болезней.
Особенности
Внешность осенней мухи мало отличается от мухи обыкновенной, именно поэтому иногда не могут правильно распознать и принять нужные меры. Но в отличие жигалка может укусить и несет угрозу человеку. Переносят заболевания. В основном они живут в деревнях или селах, там, где живет скот, но в период заморозков может переселиться в тепло поближе к жилищам человека.
Становятся агрессивными осенью. Поэтому, если увидели муху необычного окраса, лучше избавить сразу, а в случае укуса немедленно обратиться к врачу.
Внешний вид
Осенние мужи маленькие, поэтому можно подробно рассмотреть с помощью микроскопа. Описание жигалки похоже на описание обычной мухи. У жигалки тело светло-серого цвета. Длина всего насекомого составляет 5-7 мм. Крылья больше и шире, чем у обычных мух. Скулы могут быть желтого или белого цветов.
Лосиная муха / Lipoptena cervi
Лоб темный. Усы черные. Щупальцы на лапах маленькие. Хоботок черный, и блестит. Серая спинка покрыта черными полосами. Серое брюхо с круглыми черными пятнами.
Ноги черного цвета, а крылья почти прозрачные.
Цикл жизни
Жизненный цикл осенней мухи начинается в куколке. Сразу после вылупления самка жигалки начинает спариваться и откладывать яйца. Муха осенью размножаются. Весной они пребывают в относительно спокойной состоянии. За всю жизнь муха откладывает примерно 100 яиц за 5-7 кладок.
Излюбленное место откладывания яиц в навозе животных, или иногда в растительном перегное (сгнившее сено).
Яйцо проходит весь цикл развития за сутки. Затем личинка проходит 3 этапа за 4 дня. Куколка вылупляется через 3-4 дня. Весь цикл должен проходить в комнатной температуре, при жарких и влажных температурах мухи гибнут. Полная метаморфоза занимает 6-20 суток.
Затем жигалки умирают.
Географическая распространенность
Жигалки распространены по всему миру. Муха жигалка обитает и в России. Как правило, ареал — все климатические условия, не живут в условиях сурового севера. Они любят селиться около большого количества скота (в конюшнях, хлевах или сараях), но так же были зафиксированы случаи, когда жили по соседству с птицами.
Питание
Жигалки предпочитают питаться кровью крупного рогатого скота, иногда могут укусить свиней или лошадей. Но иногда кусают и человека, если оказываются вместе в одной закрытом помещении, таком как квартира. Кровь сосать могут особи обоих полов. Особенно опасны самки в конце лета, поскольку едят в разы больше обычного для подготовки для размножения. Они могут сосать кровь от 2 минут до целого часа.
Опасна ли муха жигалка
Осенняя муха жигалка переносит через кровь разные инфекции. Насекомые переносят туляремию, сепсис, сибирскую язву, тиф, и другие опасные заболевания.
Укусы жигалки уменьшают размер скота почти на пол кило за сутки, и жирность молока становится меньше, что означает отрицательное значение для сельского хозяйства.
Как защитить себя от мухи жигалки
Жигалки – комнатные паразиты, с которыми нужно бороться. Это делать можно с помощью разных защитных мер и средств.
Механические средства защиты
К механическим правилам защиты стоит относиться внимательно, и выполнять их вовремя и тщательно. Уборка всех помещений делайте. Установить ловушку с приманкой. Так же, следует повесить липкую ленту, и менять своевременно. Установить защитную сетку, чтобы паразиты не смогли залететь.
Стоит отметить, что такие средства помогают избежать их распространения лишь в неполной мере.
Химические средства защиты
Химические средства являются действенными, но в тоже время более губительными не только для жигалок, но и для окружающих. Для уничтожения взрослых особей используются различные инсектициды. Им следует обработать помещение, обращая внимания на навозные кучи. Для борьбы с личинками и куколками можно использовать ларвициды в виде эмульсии разных химических классов.
Профилактические меры
Бытовые отходы вывозите вовремя, так как в нем могут размножаться жигалки. Территория мусорных контейнеров должна быть заасфальтирована. Вывод отходов на фермах для животных и птиц должны быть правильно оборудованы и залиты бетоном. Следует вовремя вывозить все нечистоты. В теплый период окна должны быть покрыты сетками против насекомых.
На пищевых предприятиях обязательно соблюдайте общепринятые правила санитарии, и следовать букве закона.
Укус осенней мухи жигалки
Если же получилось, что вы получили укус, можно провести специальные меры во избежание дальнейших проблем. Отличительным признаком укуса является сильная и жгучая боль. На месте укуса может образоваться вздутие. Укус мухи жигалки на фото выглядит как надутый волдырь.
Сначала укушенный участок тела следует промыть холодной воды, чтобы предотвратить проявление реакции — аллергии. Чтобы полностью обезопаситься, на место укуса наложите противоаллергическое средство. Если не найдете в аптечке подобное лекарство, используйте медицинские народные средств.
Можно сделать примочку из раствора: размешайте столовую ложку соды со стаканом теплой воды. Намочите кусок бинта или ватный тампон получившимся раствором. Наложите повязку с ним к пострадавшему месту. Такие действия могут остановить раздражение кожи и зуд.
Осенняя муха жигалка – опасный паразит, который может нанести вред человеку и скоту. Их появлению и развитию способствует антисанитарийные условия в стойках или сараях. Следует принимать защитные меры, чтобы избежать появления и распространения этих мух.
Источник: www.pro-dezservice.ru
Как выглядит укус лосиной мухи
На сервисе СпросиВрача доступна консультация инфекциониста по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Мария Михайлова , 13 октября
Инфекционист
Здравствуйте лосиные мухи для человека не опасны. При ваших клинических симптомах лучше сходить на приём к врачу сдать общий анализ крови, биохимию общий анализ мочи. Факта присасывания клеща не было?
Принятый ответ
Таня , 13 октября
Мария, нет клещ не присасывался. А ещё я уколола палец шипом кустарника, не могу ли я столбняком заразиться? Скажите пожалуйста можно ли сдать анализы завтра, если в доме все только переболели ротавирусом?

Мария Михайлова , 13 октября
Инфекционист
А вы тоже переболели ротовирусом? Сдать анализы можно и нужно. Столбняком можно заразиться только если шипы были в земле
Таня , 13 октября
Мария, шипы были не в земле, а палец был грязный от грибов. У меня явных признаков ротавируса не было, желудок только один вечер тянул. Просто думаю завтра сдать анализы или до понедельника подождать?

Мария Михайлова , 13 октября
Инфекционист
Я думаю не имеет значения завтра или в понедельник
Таня , 13 октября
Мария, скажите пожалуйста, я буду сама сдавать анализы, нужно ли мне сдать на реактивный белок? Значит через 3 недели не нужно сдавать на боррелиоз? И что по поводу столбняка, если палец был грязный, а куст был не в земле? Укол был не сильный, кровь не выступила.

Мария Михайлова , 13 октября
Инфекционист
Вы от столбняка когда вакцинировались? В биохимии нужно сдать АЛТ АСТ общий билирубин креатинин глюкоза холестерин С реактивный белок. Если присасывания клеща не было- на боррелиоз сдавать не нужно
Источник: sprosivracha.com
Туляремия

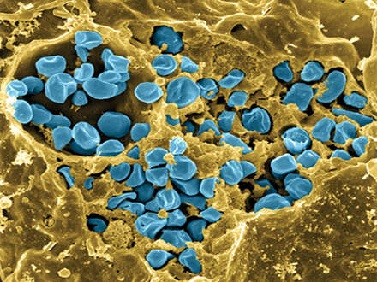
Туляремия относится к группе острых зоонозных природно-очаговых инфекционных болезней, вызывается грамотрицательной туляремийной палочкой, которая устойчива в окружающей среде, длительно сохраняется в холоде и моментально погибает при кипячении. Главным источником инфекции являются грызуны: мыши, крысы, суслики, зайцы, заболеть может и домашний скот.
Человек также подвержен заражению туляремией, это может случиться во время укуса комара или прочего гнуса, при вдыхании пыли во время обмолота зерновых или употреблении в пищу инфицированных продуктов и воды. Микроб проникает в организм через кожные покровы, слизистую желудка или дыхательные пути, с током крови попадает в местные лимфатические узлы, вызывая в них воспаление — первичные бубоны, затем инфекция распространяется по всему организму, приводя к интоксикации, образованию вторичных бубонов и поражению внутренних органов.
Что это такое?
Туляремия — зооантропонозная инфекция, имеющая природную очаговость. Характеризуется интоксикацией, лихорадкой, поражением лимфатических узлов. Возбудитель заболевания — мелкая бактерия Francisella tularensis. При нагревании до 60 °C погибает через 5—10 минут, при кипячении — немедленно. Носители палочки туляремии — зайцы, кролики, водяные крысы, полёвки.
В природных очагах периодически возникают эпизоотии. Инфекция передается человеку или непосредственно при контакте с животными (охота), или через заражённые пищевые продукты и воду, реже аспирационным путём (при обработке зерновых и фуражных продуктов, обмолоте хлеба), кровососущими членистоногими (слепень, клещ, комар и др.).
Распространение
Природные очаги туляремии распространены на всех континентах Северного полушария в Европе, Азии и Северной Америке. Заболевания людей регистрируются в виде спорадических случаев и эпидемических вспышек в Австрии, Франции, Германии, Швеции, Японии, США и других странах. Нередко вспышки охватывают несколько сотен человек. Рост заболеваемости наблюдается в годы повышения численности грызунов.
В Российской Федерации туляремия обнаружена на территории практически всех краев, областей, республик. Значительные вспышки возникали в юго-восточных районах Европейской части СССР во время Великой Отечественной войны, они были связаны с размножением огромного количества мышей.
В 90-е годы XX века в России ежегодно диагностировалось от 100 до 400 случаев заболевания людей, при этом 75 % приходилось на Северный, Центральный и Западно-Сибирский регионы России. Зарегистрировано несколько вспышек, в том числе в Ростовской, Смоленской и Оренбургской областях, Республике Башкортостан, а также в Москве (1995). В 2000—2003 гг. заболеваемость в РФ существенно снизилась и составляла 50—65 случаев в год, однако в 2004 году число заболевших вновь возросло до 123, а в 2005 году туляремией заболело несколько сотен человек. В 2010 году зарегистрировано 115 случаев туляремии (в 2009 году — 57). В 2013 году в Ханты-Мансийске туляремией заразились более 500 человек (на 1 сентября) 840 человек на 10 сентября 2013.
Причины заражения туляремией
Источник – около 150 видов позвоночных животных (105 млекопитающих, 25 видов птиц, некоторые гидробионты), но почётное место занимают отряд грызунов (полёвка, водяная крыса, домовая мышь, зайцы), на вором месте – домашний скот (овцы, свиньи и крупный рогатый скот).
Переносчик – кровососущие насекомые (иксодовые и гамазовые клещи, комары, слепни). Механизмы передачи инфекции: контактный (при непосредственном контактировании с инфицированными животными или их биологическими материалами), контактно-бытовой (при заражении отходами больных животных предметов обихода), алиментарный (при употреблении заражённой пищи), трансмиссивный (при укусе инфицированных кровососущих), аэрогенный (при вдыхании инфицированной пыли).
В организм человека возбудитель попадает через микротравмы кожных покровов, неповреждённые слизистые миндалин/ ротоглотки/ ЖКТ/ дыхательных путей/ глаз и возможно половых органов. Причём, для заражения нужна всего минимальная инфицирующая доза и, при данном заболевании этой дозой является одна микробная клетка (в то время, как при других инфекционных заболеваниях — 10’⁵ и более)!

Что происходит при проникновении возбудителя в организм?
Сразу после проникновения в тело человека, возбудитель туляремии начинает усиленно размножаться и, рано или поздно, бактерии разносятся по всем органам и системам. Оседают они преимущественно в лимфатических узлах, печени, селезенке и легких. Если начинает развиваться туляремия, симптомы обычно проявляются через 3-6 дней.
У пациентов внезапно повышается температура, появляются боли в мышцах, тошнота, головная боль. Заметим, что температура нередко достигает критических отметок, поэтому при диагнозе туляремия лечение должно начинаться сразу после постановки правильного диагноза.
Классификация
На основании местных патологических изменений туляремия подразделяется на следующие формы:
- Бубонная — проявляется увеличением лимфатических узлов, они малоболезненные, кожа над ними не изменена;
- Глазо-бубонная — отмечается резкий отек век, покраснение конъюнктивы и лица, кровоизлияния в склеру;
- Абдоминальная — характеризуется резким болевым синдромом с увеличением мезентериальных узлов;
- Ангинозно-бубонная — сопровождается признаками воспаления миндалин с их язвенно-некротическим поражением, увеличением шейных и подчелюстных лимфоузлов;
- Генерализованная форма протекает с явлениями выраженной интоксикации особенно тяжело и длительно, нередко заканчивается летальным исходом;
- Легочная форма выявляет воспаление в бронхах и альвеолах, проявляясь клиникой пневмонии со скудными жалобами, при рентгенологическом исследовании отмечается увеличение прикорневых и узлов средостения.
Есть ещё несколько классификаций болезни.
- По длительности течения туляремия бывает острая, затяжная (в некоторых источниках можно встретить хроническая), рецидивирующая.
- По тяжести течения заболевания различают лёгкую, средней степени тяжести и тяжёлую.
Более показательна, с точки зрения клинических проявлений, бубонная форма.
Симптомы туляремии у человека
Симптомы туляремии (см. фото) очень разнообразны и представлены как общими симптомами интоксикации, так и специфическими признаками. Общие симптомы характеризуют начало заболевания вне зависимости от его формы.
Существуют следующие общие симптомы туляремии у человека:
- высокая температура;
- озноб;
- резкая головная боль;
- боль в мышцах;
- инъекция сосудов склеры;
- сыпь.
Начало заболевания характеризуется резким подъемом температуры до 39 градусов Цельсия. Температура сопровождается ознобом и длится от двух до трех недель. Возникает резкая головная боль, тошнота, а иногда и рвота. Конъюнктива глаз становится резко красной, а на теле появляется сыпь. Все эти симптомы связаны с явлением общей интоксикации и обусловлены действием эндотоксина.
Эндотоксин, высвобождаясь из умерших бактерий, обладает пирогенным (поднимает температуру) и кожно-некротическим действием. Также в этот период добавляется аллергический компонент иммунной реакции, в связи с чем на теле появляется полиморфная сыпь. Основным специфическим симптомом этого периода является регионарный лимфаденит (увеличение регионарных лимфатических узлов).
Вся эта симптоматика характерна для большинства микробных инфекций, в том числе и для зоонозов.
Дальнейшая клиническая симптоматика заболевания во многом определяется входными воротами и локализацией патологического процесса. Условно выделяют локальные формы туляремии с поражением кожи, слизистых и лимфатических узлов и формы с преимущественным поражением внутренних органов.
Бубонная форма
Основным симптомом этой формы является наличие бубона – увеличенного лимфатического узла. Развиваются они из-за интенсивного размножения в лимфатических узлах бактерий туляремии.
Бубоны могут быть как одиночными, так и множественными. Как правило, это подмышечные, паховые или бедренные лимфатические узлы. Появляются они на 3 – 5 день болезни и начальный размер их составляет 2 – 3 сантиметра. Отличием увеличенных лимфатических узлов при туляремии является их болезненность. По мере прогрессирования патологии бубоны увеличиваются до 8 – 10 сантиметров.
Они отчетливо проступают под кожей. Несмотря на свои размеры с подкожной жировой клетчаткой бубоны связаны неплотно, что обеспечивает им небольшую подвижность. Кожа над ними долгое время сохраняет свою окраску.
Эволюция бубонов может быть разнообразна. У половины больных бубоны самостоятельно регрессируют в течение 2 – 4 месяцев. У остальной половины они могут нагнаиваться. При этом содержимое бубонов размягчается, кожа над ними становится отечной. Сами бубоны становятся резко болезненными, плотными и горячими.
Боль уменьшается, когда гной прорывается наружу. Гнойное содержимое обладает густой консистенцией, белого цвета, без ярко выраженного запаха. Оно состоит из омертвевших клеток, клеток воспаления и непосредственно из самих туляремийных бактерий.
Диагностика
Опорными симптомами клинической диагностики туляремии есть лихорадка, изменения, в зависимости от входных ворот инфекции, со стороны кожи, глаз, миндалин, легких и развитие типового регионарного лимфаденита (бубона). Решающее значение приобретают данные эпидемиологического анамнеза.
Пациентам должны быть выполнены культуральное исследование крови и диагностически важного клинического материала (например, мокрота, отделяемое повреждений) и титры антител в острый и реконвалесентный периоды, забранные с интервалом в 2 недели. Диагностическими считаются 4-кратное увеличение или появление титра более 1/128. Сыворотка пациентов, больных бруцеллезом, может перекрестно реагировать с антигенами к Francisella tularen-sis, но титры при этом обычно намного ниже. Флуоресцентное окрашивание антител используется в некоторых лабораториях. Часто встречается лейкоцитоз, но количество лейкоцитов может быть нормальным, с увеличением только пропорции полиморфноядерных нейтрофилов.
Ввиду того что данный МО является высокоинфекционным, образцы и питательная среда при подозрении на туляремию должны исследоваться с особой предосторожностью и при возможности данные исследования лучше проводить в лабораториях класса В или С.
Лечение туляремии
В виду того, что туляремия относится к категории особо опасных заболеваний, ее лечение у человека проводится в условиях инфекционного стационара. Для уничтожения возбудителя в организме, назначаются антибиотики широкого спектра действия (гентомицин, канамицин, доксициклин). В случае неэффективности назначенного лечения назначаются антибиотики второго ряда (рифампицин, левомицетин, цефалоспорины третьего поколения).
При выраженной интоксикации проводится инфузионная дезинтоксикационная терапия. Назначаются жаропонижающие, антигистаминные, противовоспалительные препараты, витамины. Открытые язвы на коже закрываются повязками. Бубоны, подвергшиеся нагноению, вскрывают хирургическими методами с последующим дренированием.
Профилактика
Профилактика инфекции заключается в следующем:
- Приобретение репеллентов – средств, защищающих от укусов клещей и слепней.
- В походы надо брать питьевую воду и ни в коем случае не пользоваться неизвестными источниками, ведь они могут быть заражены.
- Риск заражения туляремией повышается в районах, где распространены популяции диких животных и охота на них – основной вид деятельности. В таких местах необходима вакцинация против этого заболевания.
- Тщательный осмотр тела после каждого посещения лесных массивов на предмет обнаружения клещей. При его наличии необходимо незамедлительно обратится за медицинской помощью и не пытаться удалить клеща самостоятельно.
- Использование защитных костюмов при походе на рыбалку, охоту. Они обезопасят от укусов клещей, грызунов и мелких насекомых. Одежда должна надеваться таким образом, чтобы максимально ограничить доступ к телу: длинные рукава, кофта под горло, штаны, заправленные в ботинки.
Если удаётся определить местность, где произошло заражение людей, то профилактику проводят следующим образом:
- Ограничивают посещение заражённых водоёмов или лесов;
- Людям, проживающим на данной территории, рекомендуют употреблять только кипячёную воду;
- В зависимости от показаний проводят специфическую профилактику.
Специфическая профилактика туляремии проводится вакциной. Кого нужно прививать от инфекции?
- Работников рыбных и скотоводческих ферм, хозяйств на заражённой территории.
- Всех людей, выезжающих на отдых в страны или районы с неблагополучной обстановкой по заболеваемости туляремии.
- Обязательно прививают людей, работающих с культурами клеток возбудителя туляремии.
- Людей, прибывших в опасные по туляремии районы, проводящих сельскохозяйственные, гидромелиоративные, строительные работы.
- Вакцинируют в плановом порядке всех людей, проживающих на опасной по заболеванию территории.
- Вакцинацию осуществляют всем лицам, проводящим профилактические работы в заражённой местности.
Как и кому делают прививку от туляремии? Используют живую инактивированную вакцину, которую вводят однократно накожно либо внутрикожно в дозе 0,1 мл. Вакцинация разрешается с возраста семи лет всем не болевшим. На пятый и 15-й дни проверяют эффективность прививки. Если результат оказался отрицательным — прививают повторно.
Считается, что вакцина защищает человека от инфекции на 5 лет, максимально уровень защитных антител сохраняется в организме человека 10 лет.
Источник: gb21perm.ru
Симптомы укусов ядовитых насекомых: как распознать опасность
При нахождении на природе, в загородном поселке или даже квартире многоэтажного дома посреди мегаполиса каждый человек рискует столкнуться с неблагоприятными последствиями после встречи с жалящими или кусающими членистоногими. В некоторых случаях симптомы укусов ядовитых насекомых отсутствуют, в других появляется резкая и болезненная местная реакция или возникает сильный аллергический ответ организма, который может угрожать не только здоровью, но жизни.
В данной статье читатель познакомится с особенностями клинической картины при контакте с самыми распространенными паразитами и агрессорами.

Виды укусов и общая клиника
То, как выглядят укусы разных насекомых также будет зависеть от индивидуальной реакции человеческого организма в каждом конкретном случае:
- возраста;
- состояния иммунной системы;
- восприимчивости к яду;
- аллергические проявления на укусы в личном или семейном анамнезе;
- наличие серьезных клинических заболеваний и прочее.
Проявления разделяют на:
- Локальные или местные. Характеризуются временным воспалением (отек, гиперемия или другие травматические явления) в зоне воздействия раздражителя на кожу. У каждого человека степень реакции может быть различной.
- Общие или системные – к местной реакции добавляется общая интоксикация разной интенсивности, что зависит от количества введенного раздражителя (яд, слюна, другие белковые компоненты) и индивидуальной чувствительности к ним.
Обратите внимание. Лучшее средство защиты – это профилактика. Нужно избегать мест гнездования или скопления жалящих насекомых, не использовать духи и дезодоранты, которые могут привлекать ос и пчел. Хорошим эффектом обладают репелленты в виде кремов или спреев.

Чаще люди сталкиваются с паразитическими членистоногими.
- временные паразиты, которым кровь нужна для размножения, например, комары, слепни, оводы или некоторые виды мух;
- постоянные, питающиеся кровью: клопы, блохи, вши.
На втором месте ядовитые насекомые, которые вынужденно нападают на человека. Как правило, это происходит по двум причинам: в целях индивидуальной защиты или охраны гнезда. К ним относятся жалящие насекомые осы, пчелы, шмели, шершни и прочие.
Сюда следует так же отнести муравьев, которое хоть и не жалят, но ощутимо кусают, впрыскивая для усиления боли кислоту. Последние нападают коллективно, что может иметь определенные последствия для здоровья и даже жизни.
Ответная реакция организма может быть нескольких типов:
- Локальные последствия в виде отека и покраснения пораженной области. Это наиболее распространенные последствия, с которыми, пожалуй, встречался каждый после укуса: комаров, оводов, слепней, некоторых видов мух, жуков, муравьев и так далее. При контакте с перечисленными представителями может быть слабая кровоточивость, волдыри, сильный суд, гематомы и даже некроз ткани.
- Аллергия разной интенсивности: от местной, когда воспаления и гиперемия более обычного уровня, до общей, при которой наблюдается существенное ухудшение состояние человека, вплоть до анафилактического шока. Это чаще наблюдается после укусов жалящих перепончатокрылых (пчелы, осы и др.), а также пауков, хотя последние не являются насекомыми.
- Токсическая. Наблюдается симптоматика отравления и интоксикации. Это характерно для муравьев и других членистоногих (пауки, скорпионы).
Заметка. Определенная угроза после укусов состоит в том, что можно заразиться опасным инфекционным заболеванием, потому что многие насекомые являются носителями опасных возбудителей.
Характерная симптоматика

Чаще всего в момент укуса или сразу после него человек ощущает болевые ощущения в виде острой или жгучей боли, затем на коже образуется характерная папула и гиперемия, указывающая на проникновение под кожу токсина, слюны или чужеродного белка. Такая клиника является нормальной, потому что это ответ иммунной системы человека на попадание инородных частиц во внутреннею среду.
Если в момент укуса насекомое замечено не было, то по характеру проявлений можно определить вид паразита:
- небольшие папулы, слабая отечность, зуд и локальная краснота – это скорее всего укусы кровососущих паразитов: мошек, комаров, блох, клопов и прочих;
- если на коже формируется довольно большой отек, со слабой гиперемией и красной точкой в месте прокола, то в таком случае причиной скорее всего является жалящее перепончатокрылое;
- отеки, сильный зуд, следы укусов в виде цепочки или дорожки – признаки нападения клопов.
В каждом случае есть свои отличительные симптомы, характеризующее жалящее или кусающее насекомое, про что очень хорошо рассказывается на видео в этой статье. В таблице обозначены основные паразиты, часто беспокоящие человека.
Таблица. Симптоматика укусов неядовитых насекомых:
Важно. Не стоит расчёсывать зудящие укусы, поскольку это продлит или даже увеличит неприятные ощущения, но при этом через механические повреждения кожи можно занести в рану инфекцию.

При наличии в коже клеща, его нужно правильно удалить. Важно следить за тем, чтобы в коже не осталось элементов хоботка, потому что в этом случае начнется процесс гниения.
Извлечь насекомое из кожи можно несколькими способами:
- смазать мылом или маслом, что затруднит дыхание клеща и он отпадет самостоятельно;
- выкрутить его путем вращения против часовой стрелки при помощи спички или ушка иголки;
- если предыдущие способы не эффективны, то особь извлекают из тела при помощи пинцета, сдавливая хоботок как можно ближе к коже человека.
Клиника укусов ядовитых насекомых

Самая неприятная и болезненная симптоматика развивается после укуса жалящих перепончатокрылых (ос, пчел, шершней и шмелей). Эти насекомые имеют яд, который при попадании в кожу вызывает сильную местную реакцию, что у особо чувствительных людей может закончится анафилактическим шоком и даже стать причиной летального исхода.
Важно. В мире примерно у 2% людей имеется аллергия на пчелиный яд.
Отличить укус пчелы от других ядовитых представителей очень легко, потому что ее жало имеет зазубринки, цепляющиеся за кожу, поэтому оно в ней остается вместе резервуаром, содержащим яд. Если жалящий аппарат не извлечь сразу, то доза введенного яда будет увеличена (как минимум в два раза).
Характерные признаки укуса:
- резкая и жгучая боль;
- гиперемия;
- сразу на коже формируется папула, которая быстро превращается в отек;
- припухлость держится несколько дней, болит и зудит.
Как правило, на 3-4 день негативная клиника исчезает. У некоторых отеки могут держаться до недели. При повышенной чувствительности к местной реакции могут добавляться головные боли или головокружения, сонливость, тошнота.
При аллергии отек распространяется на значительную часть тела, появляются трудности с дыханием, выступает пот, учащается или замедляется пульс, падает давление, не исключены обмороки. В таком случае требуется немедленно доставить пациента в лечебное учреждение.
- Выжить после укуса черной вдовы — у вас есть сутки
- Может ли быть смертельным укус муравья?
- Насколько опасен укус паука коричневого отшельника
Заключение
Для большинства людей укусы ядовитых насекомых не представляют угрозу для жизни, симптомы являются временными и быстро проходят. Аллергия или повышенная чувствительность встречается редко. В таком случае люди должны знать какие насекомые представляют опасность и что нужно делать при укусе.
Если клинические проявления у здорового человека кажутся более сильными, нежели они должны быть, то нужно обратиться за помощью к квалифицированному доктору. Важно понимать, что при заражении или аллергии негативная симптоматика будет развиваться стремительно, поэтому пострадавшему потребуется медицинская помощь.
Источник: drvdovin.ru