Для борьбы с симптоматикой при защемлении, воспалении нервных окончаний, препятствования развитию болезни врачи используют лекарства. Для этого больному назначают средства различной категории:
- нестероидные противовоспалительные средства помогают уменьшить отёчность, снизить компрессию корешка;
- противовирусные выводят патогенные микроорганизмы;
- анальгетики используются при интенсивном болевом синдроме;
- спазмолитики устраняют спазмы мышечных тканей, тем самым уменьшая болезненные ощущения при невралгии;
- миорелаксанты уменьшают тонус мышц, облегчают самочувствие больного;
- витаминные комплексы устраняют мышечную слабость и неприятную симптоматику;
- седативные средства применяют для повышения настроения больного, помогают расслабить скелетную мускулатуру, избавиться от нервного напряжения.
Против невралгии используют лекарственные препараты в виде мазей, таблеток и уколов. Наиболее удобной для больного считается таблетированная форма препарата. Однако эффект лекарства в данной форме может быть недостаточен, тогда больному назначают уколы. Также большинство таблеток характеризуется негативным влиянием на органы пищеварения. Мази подразумевают поступление активного компонента в кровеносную систему в малой концентрации, что делает данную форму лекарства оптимальным для больных детей, беременных, пожилых пациентов или людей с заболеваниями желудочно-кишечного тракта.
Внутримышечная инъекция собаке
Поделиться:

Какие препараты помогают при межрёберной невралгии
Межрёберная невралгия — неопасное заболевание, однако при отсутствии своевременной помощи провоцирует серьёзные осложнения. Лекарства помогают устранить симптоматику, избавиться от недуга.
Таблетки
- анальгетики;
- большей эффективностью при межрёберной форме обладают противовоспалительные средства;
- для восстановления мышц назначают спазмолитики;
- пациенту назначают миорелаксанты.
Уколы при межрёберной невралгии
При интенсивных болезненных ощущениях эффективности таблеток недостаточно. Пациенту назначают противовоспалительные растворы или блокаду лидокаином. Укол диклофенака в короткий промежуток времени устранит болезненные ощущения, купирует воспаление. При невыносимой боли назначают Лидокаин, Новокаин. Данные вещества используют в крайней ситуации, так как препараты характеризуются высокой токсичностью.
Мази
При межрёберной форме заболевания применяют местные средства, которые способны:
- разогреть кожные покровы, стимулировать кровообмен;
- устранять болевой синдром;
- бороться с болезненными ощущениями и отёчностью;
- ускорить кровообращение.
При уменьшении подвижности позвоночника больному назначают Хондроксид. При длительном развитии невралгии применяют мазь на основе пчелиного яда.
Как сделать уколы собаке
Статью проверил
Булацкий Сергей Олегович Ортопед • Травматолог • стаж 15 лет
Дата проверки: 19 Марта 2021 года
Дата обновления: 25 Ноября 2022 года
Какие препараты помогают при невралгии тройничного нерва
Лекарства — основа лечения невралгии тройничного нерва на первоначальных стадиях развития заболевания. Изначально устраняется симптоматика недуга, затем доктор избавляется от провоцирующего болезнь фактора. Третий этап в лечении — использование профилактических препаратов для снижения вероятности рецидива.
Таблетки
- Изначально назначают Нимесулид для быстрого купирования болезненных ощущений, уменьшения отёчности. Курс лечения длится до 7 дней;
- Ибупрофен помогает устранить симптоматику, препятствует воспалительном процессу. Характеризуется низкой степенью токсичности;
- вместе с обезболивающими средствами используют миорелаксанты, например Толперизон или Тизанидин;
- для устранения симптомов воспаления используют противосудорожные препараты — Клоназепам или Карбамазепин. Средства уменьшают частоту передачу нервных импульсов. Дозировка подбирается индивидуально;
- для устранения причины возникновения невралгии используют противовирусные средства, например Ацикловир;
- если заболевание спровоцировано атеросклеротическим поражением сосудов больному назначают препарат для уменьшения концентрации холестерина — Фенофибрат, Симвастатин;
- при необходимости применяют средство для нормализации кровообмена головного мозга — Винпоцетин, Бетагистин.
Мази
- Нимесулид кроме таблетированной формы выпускается в виде мази, имеет аналогичное воздействие на организм, характеризуется меньшей токсичностью;
- Диклофенак назначают для устранения умеренных болезненных ощущений;
- Фастум гель эффективно устраняет болевой синдром и отёки.
Уколы
Уколы быстро воздействуют на поражённый нерв, в короткий промежуток времени устраняют симптоматику, нормализуют самочувствие. Чаще используют 0,25% раствор новокаина. Инъекция окружает нервное окончание, устраняет болезненные ощущения. При выраженном болевом синдроме, неэффективности таблетированной формы лекарств используют инъекции Кеторола или Анальгина. Курс лечения подразумевает 5 — 10 уколов.
Противопоказания
Любое лекарство имеет ограничения и противопоказания. Перед использованием средства требуется обратиться к врачу. Индивидуальные особенности организма делают невозможным использование некоторых лекарств:
- нестероидные противовоспалительные средства противопоказано использовать при нарушении работы желудочно-кишечного тракта, данная группа препаратов увеличивает вероятность формирования язвы. Также НПВС противопоказаны в процессе вынашивания ребёнка и дисфункции почечной системы;
- часть обезболивающих запрещается использовать при нарушении работы ЖКТ, нервной системы, дисфункции сосудистых каналов;
- миорелаксанты противопоказаны детям до 3 лет. Также данную группу препаратов запрещено использовать страдающим печёночной недостаточностью;
- часть противовирусных средств нельзя принимать при нарушении работы печени или почек, а также в процессе вынашивания ребёнка;
- седативные лекарства противопоказаны при артериальной гипотензии, а также людям, профессия которых требует повышенной реакции.
Что делать при побочных эффектах и что делать, если не помогает
Снизить риск возникновения побочных эффектов удастся, если соблюдать инструкцию по применению и рекомендации врача. При лечении невралгии возможны следующие осложнения:
- нарушение функционирования органов желудочно-кишечного тракта;
- постоянная усталость;
- приступы головокружения;
- ухудшение концентрации внимания;
- появление зудящих участков на кожном покрове;
- изменение давления;
- дисфункция сердечно-сосудистой системы.
Для уменьшения риска возникновения побочных эффектов на приёме доктора требуется известить о ранее перенесённых болезнях, имеющихся аллергических реакциях. При появлении осложнений требуется прекратить использовать препарат и обратиться к лечащему врачу.
Источники
Новый взгляд на патогенез и лечение невралгии тройничного нерва. Карпов С.М. Христофорандо Д.Ю. Батурин В.А. Карпов А.С., 2012
Принципы лечения и ведения больных невралгией тройничного нерва. Л.С. Манвелов, В.М. Тюрников, А.В. Кадыков, 2014
Источник: cmrt.ru
Как колоть кол собаке под лопатку(не в холку. )
Я разок уколола собака не визжала,появились маленькие шарики(как у нас после прививки),но через несколько секунд рассосались. Правильно ли это?
Дополнен 9 лет назад
сорри)клавиатура зависает.
Дополнен 9 лет назад
у подругиной собаки обезвоживание. Врач выписал уколы они колоть боятся но т. к. у меня есть опыт (собака болела, каждый час ставили ей уколы), я согласилась. Сначала сказали в холку, а когда пришла уже в лопатку. Они один раз вкололи но он у них визжал вот они и испугались.
Я приподняла шкуру под лопаткой и вколола туда, собака уже не визжала и бегала как ненормальная))) от радости наверное. Так я сделала?
Дополнен 9 лет назад
вот и я думаю, что такого случая у меня еще не было. вот и удивилась.
Лучший ответ
это просто шишечка,она всегда образуется,когда под кожу жидкость вводится,а рассасывается потому,что жидкость потом распространяется
как колоть:находите у собаки лопатку,укладываете(так лучше всего можно найти «подлопаточную дырку» и колете.
только не совсем понятно,что за укол такой,который не п/кожно и не внутримышечно вводится,а под лопатку??
Остальные ответы
Странно-под лопатку. ставят либо пк в холку, либо вм в бедро.
Это кто-то . что-то не правильно понял.. . Вы сделали все как нужно. И при обезвоживании колют или в холку (подкожно) или в бедро. А в лопатку? Представляете как больно в кость? И кто такое мог сказать?!
Колят собак в бедро или в холку! Шишки всегда почти бывают и потом рассосутся!
при обезвоживании обычно питательные растворы колят, типа физраствора или рингера. они колятся подкожно в область холки. лучше в несколько заходов распределить, а то объем большой, хотя бы через пару см.
Источник: otvet.mail.ru
Что такое прививки: виды вакцин и способы их введения
Вакцинация – это способ формирования иммунитета за счет прививки. В состав вакцины входят вещества или микроорганизмы (например, вирусы), которые запускают иммунную реакцию. В результате организм вырабатывает антитела, которые будут защищать его от того или иного возбудителя.
- Что такое прививка и вакцинация
- Виды вакцин
- Внутримышечные прививки
- Пероральная прививка
- Внутрикожные и накожные прививки
- Подкожная прививка
- Аэрозольный способ введения
Что такое прививка и вакцинация
Прививка представляет собой введение в организм человека или животного специального вещества, которое стимулирует выработку защитных антител к конкретному заболеванию (например, дифтерии, оспе, коронавирусу и другим). Чаще всего прививка вводится уколом, хотя есть и другие способы, например, капли в рот.
Вакцинация – это процесс введения вакцины, т.е. то же самое, что прививка. Также вакцинацией называют массовое мероприятие по введению прививок, например, детям от столбняка и других заболеваний или взрослым от коронавируса.
Вакцинация проводится в один или несколько этапов. В таком случае очередное введение прививки называется ревакцинацией. Это мероприятие направлено на поддержание иммунитета, который ранее сформировался от предыдущей вакцины.
Вакцина – это раствор, в котором содержится вещество или микроорганизм, стимулирующий формирование иммунитета. В результате введения вакцины иммунная система начинает активно вырабатывать антитела, которые будут защищать организм от соответствующего возбудителя – бактерии, вируса или грибка.
Виды вакцин
Существует несколько видов вакцин:
- Живые – это живые вирусы, бактерии или другие микроорганизмы. Они находятся в ослабленном виде, поэтому не вызывают болезнь. Однако в течение нескольких дней после прививки человек может почувствовать легкое недомогание – температуру, слабость и другие симптомы.
- Инактивированная (убитая вакцина) – раствор с убитыми микроорганизмами. Сегодня подобные вакцины используются редко.
- Химические – в их состав входят только отдельные части возбудителей, например, вещества из клеточных стенок.
- Анатоксины – прививки, в состав которых входит обезвреженный (инактивированный) яд.
- Рекомбинантные – вакцины, действующие компоненты которых получены в результате генной инженерии.
- Синтетические – содержат искусственные компоненты, стимулирующие выработку антител.
- Ассоциированные – вакцины, в состав которых входит сразу несколько компонентов, например, ослабленные и убитые микроорганизмы.
Внутримышечные прививки
В большинстве случаев прививки ставятся внутримышечно. Мышечные ткани хорошо снабжаются кровью, благодаря чему выработка иммунитета начинается очень быстро. К тому же такой способ введения практически не дает аллергических реакций и других побочных эффектов. Хотя пациент может ощущать некоторую скованность в движениях в течение 1-2 суток.
Как правило, внутримышечные прививки делают в переднюю поверхность бедра (в средней трети). Также уколы ставят в дельтовидную мышцу, которая располагается над головкой кости плеча. Укол ставят под прямым углом (перпендикулярно) по отношению к поверхности кожи.
Пероральная прививка
Также прививка может приниматься перорально – через рот. В этом случае пациент принимает вакцину в виде капель. Способ используется для выработки иммунитета против таких болезней, как полиомиелит и брюшной тиф. В некоторых случаях капли имеют неприятный вкус. Их разбавляют водой или капают на кусочек печенья, сахара, который нужно съесть.
Преимущества такого способа очевидны – безболезненность, быстрое введение, удобство для пациента и врача. Однако точность дозировки рассчитать сложно, поскольку частично вакцина может быть выведена с калом.
Внутрикожные и накожные прививки
Это прививки, которые вводятся с помощью шприца. Но укол делается не в мышцу, а в кожные ткани, например, в предплечье. Как правило, подобный способ используется для выработки иммунитета против таких заболеваний:
- натуральная оспа;
- БЦЭ;
- туляремия.
При постановке прививки иглу направляют вдоль кожного покрова (параллельно), чтобы не попасть в нижележащие ткани. В результате кожа в месте введения становится белесой. Если таких признаков нет, значит, прививка поставлена неправильно.
Внутрикожная вакцина ставится практически безболезненно. Но сама техника вакцинации сложная, требует опыта медицинского работника. Если поставить прививку неправильно, возможны осложнения.
Подкожная прививка
Это укол по типу «под лопатку». Способ используется для вакцинирования против таких заболеваний, как: желтая лихорадка, корь-краснуха-паротит и других. Подкожная вакцинация проводится для пациентов, имеющих проблемы со свертываемостью крови. Если вводить вакцину внутримышечно, это может привести к кровотечениям.
Прививка ставится достаточно просто и сравнительно безболезненно, дозировку можно определить достаточно точно. При этом скорость формирования иммунитета невысокая, возможно покраснения, уплотнения кожи и другие местные реакции.
Аэрозольный способ введения
Этот способ называют также интраназальным – прививка делается через нос. Такие вакцины формируют иммунитет против инфекций, передающихся воздушно-капельным путем. Техника введения простая – пациенту закапывают несколько капель в нос или распыляют раствор в виде аэрозоля.
Способ безболезненный, обеспечивает надежный иммунитет в слизистых носа. Однако вакцина разливается, точную дозировку удается определить не всегда. К тому же некоторая часть попадает в пищевод и далее в желудок.
Источник: aptstore.ru
Боль в лопатках: какие могут быть причины?
Рассказываем всё о боли в лопатках, которая может указывать на различные заболевания: от потянутых мышц до повреждения позвоночника и инфаркта.

Даната Лютаревич
врач-рентгенолог, МРТ, КТ, онкодиагностика, стаж 8 лет
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в лопатках может указывать на разнообразные заболевания: от потянутых мышц до повреждения позвоночника и инфаркта. Даже если боль слабая и не распространяется по грудной клетке, не лишним будет посетить специалиста.
Как могут болеть лопатки?
Очаг боли может располагаться как в самой лопатке, так и в области вокруг неё, посередине между лопаток и под ними. Именно по расположению можно сделать первые выводы, что именно оказалось причиной дискомфорта. Даже внутренние органы могут отдавать болью в верх спины из-за близко расположенных нервов.
Боль в лопатках может быть различной остроты, интенсивности и длительности. Слабая боль с онемением обычно говорит о физической усталости мышц. Тянущая — о патологии позвоночника. Острая и сильная боль, особенно под лопатками — знак патологии внутренних органов, требующих незамедлительного вмешательства.
Причины боли в лопатках
Среди причин можно выделить три основных группы: это заболевания позвоночника, патологии органов, а также боль, не связанная с внутренними проблемами организма.
Заболевания позвоночника
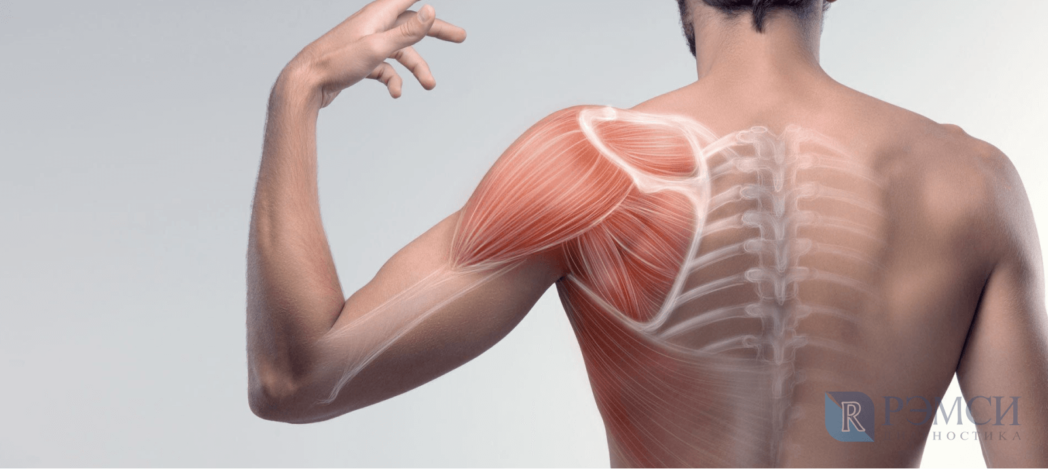
Боль от патологии позвонков — тянущая и долгая. Из-за того, что она достаточно слабая, больной зачастую долго её игнорирует, не видя в таком симптоме серьёзных проблем. Среди болезней позвоночника, боль от которых распространяется в область лопаток, можно выделить:
- остеохондроз шейного отдела сопровождается онемением пальцев, скованностью движений в плечах, частыми головными болями. Ноющая боль будет концентрироваться в области лопаток и основании шеи;
- межпозвоночная грыжа — выпячивание межпозвонкового диска в окружающее пространство. При начальной стадии болезни боль терпима, хоть и причиняет дискомфорт и сковывает движения. Запущенная грыжа вызывает нестерпимую боль и требует оперативного вмешательства из-за угрозы потери подвижности;
- из-за кифоза и сколиоза могут болеть искривлённые участки позвоночника, в том числе и между лопатками. Боль при этом будет усиливаться при движении и распространяться на спину;
- протрузия (смещение) межпозвонкового диска в шейном или грудном отделе. Она вызывает постоянную тянущую боль и онемение из-за защемления нервов. В случае отсутствия лечения, на её месте начнёт формироваться грыжа.
Проблемами позвоночника занимаются невролог и ортопед. После сбора анамнеза они могут предложить разные виды обследований:
- рентген грудного отдела позвоночника: самые простые снимки, которые покажут состояние костной ткани. Если на них не будет видно патологий, то, скорее всего, проблема заключена в соседних органах;
- МРТ грудного отдела покажет самые чёткие снимки. Именно с помощью магнитно-резонансной томографии лучше всего обследовать связки, межпозвоночные диски и окружающие мягкие ткани, чтобы найти грыжи, протрузии и защемления нервных окончаний;
- КТ грудного отдела будет полезно, чтобы определить поражение или травму костной ткани.
До тех пор, пока не будет установлена причина и местонахождение патологии, анализы крови или внутрисуставной синовиальной жидкости мало что могут показать. Однако вас могут направить на общие анализы для определения состояния организма.
Заболевания внутренних органов
В спину может отдавать боль со всей грудной клетки: сердце, лёгкие, желудок, желчный пузырь. Эти ощущения сложно спутать с болью от, например, остеохондроза: все острые состояния внутренних систем отзываются резкой болью — под лопатки, между рёбер, в бок. Изменится общее настроение: вы почувствуете слабость, головокружение и одышку.
Вызвать болезненные ощущения в лопатках могут:
- болезни сосудов и сердца: лёгкие приступы стенокардии легко снимаются лекарственными препаратами. Но если боль в груди и спине не стихает, падает давление, бледнеет кожа — высока вероятность инфаркта, поэтому нельзя откладывать вызов скорой помощи;
- проблемы в пищеварительной системе: обострение язвы желудка, панкреатит и холецистит. Острые приступы заболеваний — перфорация язвы, закупорка желчного протока — будут сопровождаться жгучей нестерпимой болью в животе, у лопаток, сбоку;
- отклонения в работе почек: пиелонефрит, почечные колики. Боль концентрируется в нижней части лопаток и пояснице, сопровождается тошнотой, болезненностью при мочеиспускании и слабо повышенной температурой;
- заболевания дыхательной системы: плеврит и пневмония. Боль в лопатках сопровождает каждый вдох, повышается температура тела, может начаться кашель. Именно жар и кашель — главные признаки, по которым можно определить патологию лёгких. Обычно эти болезни развиваются после тяжело перенесённого гриппа или ОРВИ.
В случае острых состояний — инфаркта, перфорации язвы, приступа холецистита — необходимо срочно вызывать скорую помощь. Если вас беспокоит терпимая боль, и вы точно знаете, что со спиной у вас всё в порядке — следует проверить органы грудной клетки. Стоит обратиться к терапевту, который более точно определит проблему и направит к нужному специалисту. Самостоятельно определить нахождение патологии тяжело.
Но если вам известно о своих болезнях, которые могут вызвать подобный дискомфорт, то, разумеется, стоит сразу же обратиться к узкоспециализированным врачам: гастроэнтрологу, кардиологу или пульмонологу. У них можно узнать, какие обследования вам могут пригодиться:
- электрокардиограмма и УЗИ сердца: при подозрении на заболевания сердечно-сосудистой системы;
- УЗИ органов брюшной полости: обследование покажет информацию о почках, печени, поджелудочной железе, желчном пузыре;
- флюорограмма или КТ лёгких: для определения состояния дыхательной системы;
- гастроскопия: при подозрении на язвенную болезнь желудка.
Не лишним будет сделать общие и биохимические анализы крови и мочи, а при подозрении на пневмонию сдать мазок из зева.
Причины боли при исключении патологий
А что делать, если позвоночник полностью здоров, в органах брюшной полости не нашли отклонений, но вы продолжаете чувствовать боль в лопатках? Её причин может быть множество, от травм до стрессов:
- травма лопатки: вывих или перелом;
- растяжения мышц спины из-за высоких физических нагрузок;
- неправильная осанка, лишний вес, долгое нахождение в неудобной позе: всё это приводит к мышечному напряжению, часто несимметричному, из-за статичного перенапряжения мышц;
- неудобное спальное место также приведёт к зажатой позе и напряжению в мышцах;
- стресс: он влияет на самочувствие не прямо, а косвенно. В нервном напряжении мы часто сутулимся и принимаем неудобные позы. Это также приводит к перенапряжению и усталости спины.
В случае травмы лопатки или растяжения мышц, следует обратиться к травматологу. Все остальные причины устраняются куда легче: стоит обратить внимание на организацию спального места, следить за положением тела и добавить в свой распорядок дня хотя бы простую гимнастику для расслабления мышц спины. Если же все эти действия не помогли, не занимайтесь самолечением и скорее идите к врачу.
Список литературы
- Никифоров А.С., Мендель О.И. Болевой синдром в плечелопаточной области: современные подходы к диагностике и лечению / «РУССКИЙ МЕДИЦИНСКИЙ ЖУРНАЛ», Неврология, ТОМ 16, № 12. — 2008. с. 1700-1704.
- Доброквашин С.В., Сысоев П.Н., Демьянов С.Л. / Хирургическое лечение больных с острым медиастинитом/ Практическая медицина. — 2014.
- Корнилов Н.В. Травматология и ортопедия / 3-е изд., доп. и перераб. – М : ГЭОТАР-Медиа, 2016. – 592 с.
- Ивашкин В.Т., Лапина Т.Л. Гастроэнтерология / Национальное руководство. — 2018.
- Бехтерев А.В., Серебрянников Н.В., Машталов В.Д Опыт консервативного лечения плечелопаточного болевого синдрома // Главный врач Юга России. – 2019. ссылка
- Эрдес Ш.Ф. Основные принципы терапии акнилозирующего спондилита (болезни Бехтерева) / Программа непрерывного последипломного образования врачей. — 2013. ссылка
Источник: msk.ramsaydiagnostics.ru
Школа для больных сахарным диабетом. Урок №4. Инсулинотерапия
Детская Школа для больных сахарным диабетом проходит по пятницам на странице ВК, официальном сайте медицинского учреждения. Еженедельные уроки ведет детский эндокринолог ОКБ Елена Синякова. Сегодня она расскажет об инсулинотерапии. Это единственный способ коррекции углеводного обмена при сахарном диабете 1 типа.
ИНСУЛИН в организме выделяется в 2 режимах:
- базальном (мини-дозы инсулина постоянно выделяются для поддержания глюкозы крови в норме между приемами пищи и во время сна)
- болюсная ( или пищевая) секреция инсулина в ответ на приём пищи
С помощью инсулинотерапии мы стараемся имитировать физиологическую секрецию инсулина.
Поэтому мы всегда используем 2 вида инсулина:
- короткий – пищевой
- длинный — базальный
кроме инсулиновых помп, где используется 1 вид, только ультракороткий инсулин
К короткому (ультракороткому) инсулину относится:
Работают в среднем 2-4 часа, пик через 1-2 часа
К длинному инсулину относятся:
Суточные инсулины ставим 1 раз в сутки!
Работает до 17 часов, можно ставить как 1, так и 2 раза в день
ИНСУЛИН можно ввести различными способами:
Инсулиновый шприц:

- наглядно видим, что инсулин ввели
- сложен в использовании детьми
Инсулиновая помпа:
- электронный прибор, дозатор, через который вводится инсулин
- не требуется частых инъекций, катетер ставится подкожно 1 раз в 3 дня, через него поступает весь инсулин
- можно запрограммировать любую скорость введения, для лучшей коррекции глюкозы
- кетоацидоз возникает быстрее, нежели на ручках. Т. К в помпе используется только ультракороткий инсулин, и при любой « неисправности» помпы, кетоацидоз может возникнуть в течение дня.
Инъекционный порт
- сокращается количество инъекций. Порт ставится на 3 дня, и все введение инсулина производится через него.
- катетер может быть неисправен , инсулин поступать не будет
Какие бы средства для введения вы не использовали, не менее важен самоконтроль!
От того, насколько тщательно вы проводите самоконтроль, зависит эффективность инсулинотерапии. И как следствие нахождение в целевых значениях гликемии.
Хранение инсулина
- Первое, что нужно проверить перед инъекцией- это срок годности.
- Открытая шприц-ручка хранится при комнатной температуре не более 4 недель ( Тресиба до 8 недель)
- Закрытый инсулин хранится в холодильнике при Т +4+8 градусов. ❗️не замораживать
- Срок годности закрытого инсулина составляет 39-36 мес ❗️Смотри на упаковке
- Перед началом введения нового флакона/ картриджа необходимо согреть его до комнатной Т (3-4часа)
- Не подвергайте инсулин воздействию прямых солнечных лучей и высоких температур.
Чтобы правильно ввести инсулин, надо следовать алгоритму:
- вымойте руки с мылом
- пшприц-ручку: обратите внимание на название и срок годности
- выберите место для инъекции
- накрутите новую иглу на шприц-ручку
- выпустите небольшое количество (1-2 ед) инсулина в воздух
- наберите необходимую дозу инсулина
- сделать кожную складку при длине иглы более 4 мм
- ввести инсулин, нажимая на поршень
- посчитать до 20
- вынуть иглу из кожи
- удалить иглу со шприц-ручки, используя верхний колпачок
- использованную иглу безопасно утилизируйте.
Нестабильная глюкоза крови, зачастую обусловлена нарушением техники инъекции.
Ставьте инсулин правильно!
Сейчас существует большой выбор игл для шприц-ручек:

К акую же длину иглы выбрать? Давайте разберёмся!
- одной из главной задач инсулинотерапии является доставка инсулина в подкожно-жировую клетчатку
- средняя толщина кожи варьирует от 1,5-2,5 мм, под ней лежит ПЖК, в которую нам и надо попасть.
- под ПЖК лежит мышца-попадание в которую нежелательно ( т.к инсулин быстро всасывается в кровь и глюкоза может резко снизиться)
- поэтому иглы 4 мм достаточно, чтобы пройти сквозь кожу, и не попасть в мышцу.
По новым рекомендациям, шприц ручка с иглой 4 мм подходят всем пациентам ( дети и взрослые), независимо от возраста, массы тела и этнической принадлежности:
- иглы 4 мм безопасны, эффективны и менее болезненны
- игла 4 мм должна быть введена перпендикулярно (под углом 90 С) к коже, независимо от наличия складки
- дети самого маленького возраста (младше 6 лет) и очень худые взрослые должны использовать иглы 4 мм, делать складку и вводить в неё иглу перпендикулярно
- и главное, менять иглу нужно после каждой инъекции.
На картинке показано, что происходит с иглой, если не поменять ее
- инъекции могут стать болезненными, т.к игла тупится из-за повреждения кончика иглы.
- происходит микротравматизация тканей
- риск инфицирования
- риск образования липодистрофий
- риск вытекания инсулина, попадания воздуха, если иглу оставить
Давайте обобщим, чего нельзя делать, чтобы инъекции инсулина были максимально безопасными
- шприц ручку с накрученной иглой
- повторно использовать иглу
- не чередовать места инъекций
- не делать кожную складку при использовании игл 5 и более мм, или 4 мм у маленьких детей и очень худых взрослых
- неправильно делать кожную складку ( с захватом мышцы)
- инъекции через одежду
- использование просроченного, холодного, не правильно хранившегося инсулина
- делать инъекции в область липодистрофий.
Источник: www.okbhmao.ru