
Делала лимфодренажные массажи — толку ноль. Как убрать мешки на скулах, которые бывают только у стариков, а у меня с детства?
Какие способы устранения есть и какие зпричины образования малярных мешков – расскажем сегодня в этой статье.
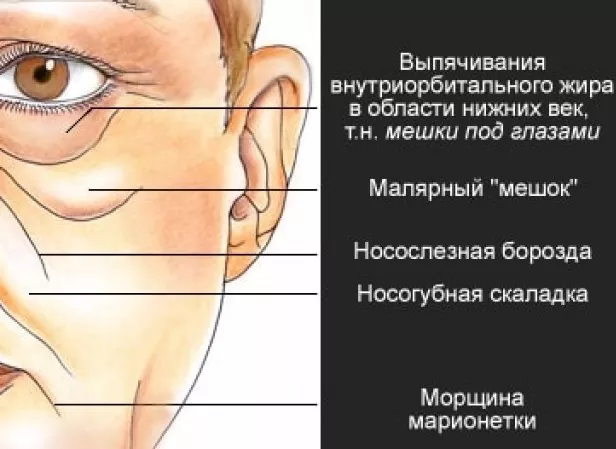
Причины малярных мешков
Чтобы избежать последствий, порой бывает достаточно избавиться от причин.

Что поможет в борьбе с малярными мешками:
1. В домашних условиях – дренирующий массаж, самомассаж. Если не помогает, то обратитесь к специалисту.
2. Любые физиопроцедуры, направленные на дренирование застоя лимфы и воды в малярном мешке.
В некоторых случаях помогает сфокусированный ультразвук (Альтера и т.п.), но яркий эффект будет не у всех. РФ-лифтинг, микротоки, терапевтические лазеры – любые методики, улучшающие кровобращение, будут уменьшать отечность. Эффект короткий, но если человек склонен к отекам, это хороший вариант регулярного ухода.
Подкожный укол, как делать? Как сделать собаке подкожный укол? Инструкция
3. Использование объемных методов. Инъекции с препаратом Радиес (гидроксиопатит кальция). Этот метод используется при опущении тканей.
4. Использование ферментов, введение их инъекционно. Это позволяет рассосать малярный мешок, если там раньше была гиалуроновая кислота, то уменьшится гидрофильность, фиброз тканей и их видимость. Это не одноразовая терапия, и после неё могут быть выражены отёки и синяки, которые будут заметны на протяжении 1-2 недель.
Если проблема не решается вышеперечисленными методами, то поможет пластическая хирургия.
Среди методов пластики можно применить блефаропластику, кантопексию, эндоскопическую подтяжку лба, верхней трети лица, подтяжку лица. Все эти методы направлены на подтяжку и (или) фиксацию, но разными способами. В некоторых случаях применяется липоаспирация. Имеются противопоказания, проконсультируйтесь с врачом.
Коррекция малярных мешков
| Коррекция малярных мешков на аппарате лифтера | 10000 |
| Липофилинг средней зоны лица с коррекцией малярных мешков | 180000 |
| Инъекции мезоай | 17000 |
| Инъекции мезоскульпт | 17000 |
Источник: cosmetic-clinic.ru
Варикоз вен

Варикоз — необратимое расширение и удлинение вен нижних конечностей. Стенка кровеносного сосуда истончается, образуются «узлы». Болезнь известна на протяжении нескольких тысячелетий, однако до сих пор нет лекарственных препаратов или нехирургических методов, которые могли бы восстановить функциональность вен.
Как сделать уколы собаке
Сегодня проблема крайне распространена, согласно статистике, чаще ею страдают женщины. Средний возраст, в котором обнаруживают патологическое состояние сосудов, — 25-40 лет. Заболевание связано преимущественно с сидячей работой, малоактивным образом жизни.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Симптомы варикоза
Одним из первых признаков проблемы является отечность ног к концу рабочего дня. При продолжительном стоянии или сидении может появиться ощущение распирания, тяжести в икрах. На начальной стадии симптомы вовсе проходят или существенно уменьшаются после сна или при ходьбе. Позже пациент начинает чувствовать:
- боли в икроножных мышцах;
- судороги ночью;
- жар в ногах.
Визуально отмечаются мелкие телеангиэктазии синего и красного цвета. Становятся заметны темно-синие внутрикожные вены. И затем расширяются подкожные сосуды, приобретающие вид гроздей перезревшего винограда. Если заболевание не лечится, пациент игнорирует обращение к специалисту, есть риск развития экземы.
Существует международная систематизация варикоза CEAP, предполагающая 6 этапов. Каждый из них имеет специфические симптомы варикоза:
- Стадия 0. Бессимптомное течение или же появление отечности, боли, при этом диагностика расширение не подтверждает.
- Стадия 1. Сосудистая сетка, тяжесть в ногах, ночные судороги.
- Стадия 2.Увеличенные вены, «узелки» голубого цвета, увеличивающиеся после сидения, стояния.
- Стадия 3. Регулярная отечность, способная сходить после сна.
- Стадия 4. Трофические процессы в тканях ног, кожные воспаления, изменение оттенка.
- Стадия 5. Заживающие трофические язвы.
- Стадия 6. Активно действующие, тяжело поддающиеся лечению язвы.
Причины болезни
По мнению специалистов, основные причины варикоза кроются в генетической предрасположенности, врожденной слабости сосудов. Однако далеко не всегда слабые стенки вен растягиваются, приобретая патологический вид. Начало и скорость прогрессирования болезни плотно связаны с провоцирующими факторами. Патологические изменения вызывают:
- лишний вес;
- чрезмерные физические нагрузки, включая подъем тяжестей;
- вредные привычки, в особенности курение и употребление алкоголя;
- статические нагрузки на ноги;
- малоподвижный образ жизни.
У женщин варикоз вен нередко развивается на фоне гормонального сбоя. Вызвать проблемы с венами способна некорректно подобранная контрацепция. Нередко сосуды нижних конечностей, малого таза расширяются в период беременности. Довольно высокий риск нарушения работы венозных клапанов при хронических запорах.
Часто симптомы этого необратимого процесса наблюдаются у людей, которым каждый день приходится проводить на ногах. Подвержены расширению вен продавцы, парикмахеры, врачи. К тому же нарушения нормального функционирования кровеносных сосудов возможны у пожилых пациентов в силу общего ухудшения состояния здоровья.
Какой врач устранит причины варикоза?
В предотвращении дальнейшей потери эластичности вен, образования тромбов важную роль играет ранняя диагностика. При первых симптомах следует обратиться к такому врачу как:
Цена: 2 100 руб.
Врачу важно получить объективную картину состояния пациента. Для этого он:

- опрашивает пациента на предмет жалоб;
- проводит осмотр;
- анализирует образ жизни, особенности работы;
- изучает острые и хронические болезни в анамнезе.
Врач обязательно назначает инструментальную диагностику. Золотым стандартом считается УЗДС. Оно объединяет преимущества стандартного УЗИ и допплеровского исследования. С помощью ультразвукового дуплексного сканирования изучают:
- скорость кровотока;
- диаметр вены;
- работу клапанов;
- состояние стенок сосудов.
Если проходить такое обследование в профилактических целях, то врач заметит варикоз, симптомы которого еще не начали активно беспокоить пациента.
Когда клиническая картина явно выражена и диагноз подтверждается при визуальном осмотре, то проведение Допплера нецелесообразно. Необходимо сразу отправляться на УЗДС. Диагностическая процедура неинвазивная и безболезненная, предварительной подготовки не требует.
Принципы лечения болезни
Консервативная терапия не позволяет устранить уже присутствующее расширение кровеносных сосудов. Если вена потеряла здоровую форму, то гели и мази ей не вернут прежнюю эластичность и размеры. Однако флеботропные препараты необходимы, чтобы предупредить дальнейшее прогрессирование заболевания. Положительный эффект достигается с помощью:
- охлаждающих мазей;
- контрастного душа;
- прохладных ванночек для ног.
Избавиться от расширения вен можно только хирургическим путем. Предусмотрены процедуры:
- склеивания;
- запаивания;
- удаления.
При обнаружении симптомов варикоза и его клинических проявлений нередко назначают склеротерапию. Метод предусматривает введение в пораженные сосуды специальных препаратов, которые склеивают стенки и закрывают просвет вены.
Хирургическое лечение не отменяет приема медикаментозных препаратов. Среди них:
- кроворазжижающие;
- обезболивающие;
- противовоспалительные;
- витаминные комплексы.
- морепродуктами;
- овощами;
- кисломолочными продуктами;
- фруктами.
Ограничивают употребление маринадов, кофе, бульонов и алкоголя. Важно снизить количество потребляемых копченостей.
Чем опасен?
Осложнения при расширении вен наблюдаются довольно часто. Основные последствия болезни:
- флебит;
- тромбофлебит;
- тромбоз;
- тромбоэмболия легочной артерии.
Флебит — воспалительный процесс, локализующийся в стенках вен. Является одним из наиболее распространенных осложнений. Обычно затрагивает одну из вен, расположенную под поверхностью кожи. О воспалении свидетельствуют:
- тупая ноющая боль;
- уплотнение вдоль пораженного сосуда, болезненное при пальпации;
- покраснение кожи, местное повышение температуры.
Есть риск прорыва пораженного участка кровеносного суда, кровотечения. При флебите красноту могут сменить коричневые пятна.
Тромбофлебит ставится, если в воспаленных венах обнаружены тромбы. Это закономерное последствие запущенного флебита. При таком осложненном варикозе вен наблюдаются:
- потеря аппетита;
- общая слабость;
- озноб;
- отечность ног;
- повышение общей температуры.
Тромбы в венах ног редко отрываются. Если же это случается, то попадание сгустка в ствол легочной артерии способно привести к смерти.
Тромбоз — попадание сгустка крови в глубокие вены. Признаки варикоза, осложненного данным заболеванием, крайне сложно распознать самостоятельно и даже с помощью современных диагностических методов. Если тромбоз возник в толще икроножных мышц, то возможны:
- болезненность;
- внезапная отечность лодыжки;
- чувство расширения мышцы.
Есть случаи, когда тромбоз поражает одну ногу, а пациент жалуется на дискомфорт в другой конечности.
Данное осложнение гораздо опаснее тромбофлебита. Лечение тромбоза направлено преимущественно на недопущение продвижения сгустков крови по направлению к сердцу.
Когда осложнен варикоз, симптомы его могут проявляться молочными и синими отеками. Последний вид значительно опаснее. Он является следствием застоя крови, что приводит к гипоксии тканей ног. Без срочных адекватных мер процесс распространяется на всю ногу, кожа становится холодной, натягивается, чернеет. Возникают трофические, часто незаживающие, язвы.
Профилактика
Очень важно замедлить развитие заболевания, не допустить поражения здоровых вен. Для этого пациенту назначают:
- ношение индивидуально подобранных эластичных чулок;
- бинтование страдающих участков;
- применение специальных мазей;
- корректное питание.

Следует следить за весом, поскольку чрезмерная масса тела значительно ухудшает состояние кровеносных сосудов. Бороться с лишними килограммами необходимо под контролем специалиста, нельзя сидеть на строгих диетах.
На второй и третьей стадии варикоза вполне полезны физические упражнения. Подобрать оптимальный вид спорта нужно вместе с флебологом. Доктор расскажет об обязательных ограничениях в силовых нагрузках, чтобы не навредить венам.
Профилактика варикоза предусматривает четкое соблюдение режима работы и отдыха. Категорически не допускается ежедневное продолжительное стояние или сидение. В противном случае вред от такого образа жизни может свести на нет все мероприятия, направленные на замедление процесса расширения вен, потери их эластичности. Следует регулярно использовать профилактический трикотаж, который создает необходимый каркас вокруг кровеносных сосудов. Особенно он полезен в период беременности, включая первые 3 месяца.
Как предотвратить варикоз на ногах?
Поскольку варикозное расширение вен считается генетически обусловленным заболеванием, то уделять внимание состоянию сосудов важно с юного возраста. Положительный эффект достигается:
- регулярными умеренными физическими нагрузками;
- контрастным душем;
- ношением правильно подобранной обуви и одежды.
Чтобы избежать болезни, рекомендуется с ранних лет поддерживать нормальный вес, больше ходить пешком. Не лишними будут посещения бассейна, плавание в открытых водоемах. Если нет навыков плавания, то полезным будет просто стояние в воде. Она оказывает давление в 60-70 мм рт. ст. Это необходимо для предотвращения застойных процессов в венах. Хороший результат дает поднятие ног лежа.
Рекомендуется принимать такую легкую позу каждый вечер перед сном.
Препараты-венотоники
Нормализация кровенаполнения вен достигается за счет применения венотоников. Они показаны при венозной недостаточности, которая сопровождается нарушением кровообращения в страдающем участке. Назначают препараты преимущественно на ранних стадиях патологии в качестве поддерживающей терапии. Венотоники необходимы для:
- купирования симптомов варикоза (болезненности, отечности, тяжести);
- профилактики на субклинических стадиях;
- предотвращения осложнений.
Препараты повышают тонус сосудов, улучшают кровообращение в прилегающих тканях. Также они необходимы для предотвращения образования тромбов.
Сегодня распространены венотоники растительного происхождения. У них минимальный перечень противопоказаний. Лекарства хорошо переносятся больными, имеют поливалентное действие с лимфотропным эффектом. Согласно химической природе главных действующих компонентов, выделяют такие группы препаратов:
- на основе флавоноидов;
- содержащие троксерутин;
- на основе пентоксифиллина;
- из лекарственного сырья.
Профилактика варикоза, а также лечение болезни предусматривают прием индивидуально подобранных флебологом венотоников.
Источник: openclinics.ru
Грибок ногтей (онихомикоз)

Грибок ногтей (медицинское название онихомикоз) – довольно распространённое заболевание. По оценкам медиков им страдают более 15% населения планеты, хотя диагностируется эта патология значительно реже (у 2-х % людей). Такое расхождение объясняется просто: грибок ногтей жизни не угрожает, а если и ухудшает её качество, то в большинстве случаев весьма незначительно. Поэтому к врачу по поводу онихомикоза обращаются не всегда, пытаясь справиться с заболеванием самостоятельно или просто оставляя его без лечения.
Грибок ногтей развивается довольно медленно. Поэтому первые признаки грибкового поражения обычно ускользают от внимания пациента. Когда же изменения ногтя, вызванные грибком, начинают бросаться в глаза, это означает, что процесс зашёл уже достаточно далеко, и победить грибок будет нелегко.
Онихомикоз часто воспринимается как косметологическая проблема: ногти, пораженные грибком, выглядят некрасиво. Но бороться с грибком надо не только для того, чтобы вернуть ногтям правильную форму и блеск. Если грибок не лечить, он будет распространяться дальше. Обычно первым поражается ноготь большого пальца ноги.
Если лечение не начато, грибок переходит на другие пальцы ног, а поскольку мы неизбежно касаемся своих ног руками, то впоследствии возможно заражение грибком ногтей и на руках. Грибок также распространяется на окружающую ноготь кожу, вызывая её раздражение и зуд.
Оставьте телефон –
и мы Вам перезвоним
Причины онихомикоза
Онихомикоз может быть вызван различными видами грибов. В первую очередь, это – дерматофиты. На втором месте находятся дрожжевые грибы рода Candida, в незначительных количествах всегда присутствующие на коже человека (они чаще поражают ногти рук). Также возможно заражение плесневыми грибами (обычно они сопутствуют другим возбудителям. изолированное поражение плесневыми грибами характерно не для нашего, а для тропического климата).
Риск поражения грибком повышается с возрастом. У детей грибок ногтей встречается очень редко, и, наоборот, у пожилых людей он выявляется сравнительно часто. При этом мужчины страдают онихомикозом чаще, чем женщины.
Возрастная специфика грибка объясняется тем, что наш местный иммунитет с годами снижается, тогда как естественная защита молодого организма, как правило, хорошо подавляет активность грибков, не давая им колонизировать ногтевую пластину. Существует зависимость не только от местного иммунитета, но и от общего. Ослабление общего иммунитета – благоприятный фон для развития любой грибковой инфекции.
Для грибов рода Candida достаточно того, что есть проблемы с иммунитетом: они просто начинают активно размножаться. Грибам других видов ещё надо как-то попасть в наш организм из внешней среды. Некоторые виды грибов могут переноситься животными. Плесневые грибы встречаются повсюду; они способны размножаться, не имея носителя. Однако в большинстве случаев грибковая инфекция распространяется от человека к человеку.
Грибы любят влажную среду. Поэтому заражение грибком часто происходит в местах, где влажность повышена. Это бассейны, сауны, раздевалки, тренажёрные залы. Ношение носков и обуви на влажные ноги также может стать провоцирующим фактором.
Если есть ранки и трещины, они позволяют инфекции пробраться сразу внутрь тканей, избежав необходимости штурмовать защитный барьер, который образует поверхность нашей кожи.
Распространению грибков способствует небрежность в отношении личной гигиены: нельзя пользоваться чужими тапочками, мылом, полотенцем. Именно из-за того, что не в каждой семье следуют этому правилу, грибок ногтей часто становится семейным заболеванием.
Поражение ногтя обычно начинается с края. Дерматофиты проникают
под свободный край ногтевой пластины (в подногтевую выемку). В этом случае
патологический процесс развивается, преимущественно, в ногтевом ложе. Второй путь проникновения грибов – от ногтевого валика. Грибок Candida обычно поражает сначала задний ногтевой валик (возникает паронихия), и только потом страдает сам ноготь. Один из видов дерматофитов (Т. mentagrophytes) может проникнуть прямо через ногтевую пластину.
Симптомы онихомикоза

Первым признаком грибкового поражения является утрата ногтем блеска, помутнение, изменение цвета. В тех случаях, когда инфекция затрагивает кожу вокруг ногтя, наблюдается зуд. Если лечение не начато, грибок начинает разрушать ногтевую пластину: поверхность ногтя становится шероховатой, ноготь может расслаиваться, отслаиваться, ломаться, крошиться.
Конкретные проявления зависят от возбудителя, а также от локализации, продолжительности патологического процесса и его формы. Различают нормотрофическую, гипертрофическую и атрофическую формы грибкового поражения.
Нормотрофическая форма
Характеризуется тем, что толщина ногтевой пластины остаётся неизменной. Заболевание проявляется в виде белых или желтоватых пятен, которые постепенно увеличиваются в размерах. В конце концов, меняется цвет всего ногтя. Ногтевая пластина может отслаиваться, так как нарушается срастание ногтя с подногтевыми тканями.
Гипертрофическая форма
Характеризуется значительным увеличением толщины ногтевой пластины (за счёт разрастания подногтевого эпителия). Ноготь приобретает коричнево-желтоватый или серый цвет. Ногтевая пластина обычно активно крошится. Особенно сильно ноготь разрушается с боков, приобретая в результате этого когтеобразную форму.
Атрофическая форма
При данной форме грибковой инфекции ноготь истончается и разрушается, начиная с наружного края. Разрушение идёт вглубь, к заднему ногтевому валику; ногтевое ложе заполняется рыхлой массой, образованной распадающимися частицами эпителия. В конце концов, ноготь может утратиться полностью.
Методы диагностики онихомикоза
Изменение цвета и ломкость ногтей должны стать поводом для обращения к врачу-дерматологу. Не стоит подменять врача и ставить себе диагноз самостоятельно – можно ошибиться: изменения ногтя могут иметь иную причину.
Врач ставит диагноз на основании визуального осмотра (может использоваться микроскоп). Для подтверждения диагноза проводится лабораторная диагностика. Она также необходима, для того, чтобы установить вид возбудителя (это позволит назначить наиболее эффективное лечение).
Лабораторная диагностика
На приёме врач сделает соскоб с пораженной ногтевой пластины. Если патологический процесс затронул только свободный край ногтя, то берётся также соскоб подногтевого эпителия.
В лаборатории проводится микроскопия. Также проводятся культуральные исследования (материал помещают в благоприятную среду и смотрят, возникнет ли колония грибов). Культуральные исследования позволяют установить, какие именно грибы вызвали заболевание.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения онихомикоза

Лечение грибка ногтей предполагает удаление пораженной части ногтя. Далее проводится лечение с помощью противогрибковых средств местного действия (мази, капли, спреи, лаки). При значительных поражениях врач может назначить противомикотические средства общего действия (таблетки).
Поскольку активность грибов возрастает на фоне проблем с иммунитетом, предложенный курс лечения может включать в себя меры, направленные на повышение общего иммунитета.
Местное лечение
Местные средства (мази, кремы, капли) желательно наносить на открытое ногтевое ложе. Не прекращайте обрабатывать место поражения до истечения срока, назначенного врачом. Прежде чем снять лечение, врач, скорее всего, сделает ещё один соскоб, чтобы лабораторное исследование подтвердило отсутствие грибка. Иначе велик риск рецидива заболевания.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Источник: www.fdoctor.ru
Инструкции по введению препарата Пролиа в предварительно заполненном шприце с защитным устройством для иглы — инструкция по применению
В случае возникновения вопросов, обращайтесь к Вашему лечащему врачу или медицинской сестре.
Шаг 1: Подготовка
- Извлеките контурную ячейковую упаковку с предварительно заполненным шприцем из упаковки и подготовьте все, что необходимо для инъекции.
Для более комфортной инъекции, оставьте предварительно заполненный шприц при комнатной температуре, в течение примерно 30 минут перед инъекцией. Тщательно вымойте руки с мылом.
Расположите предварительно заполненный шприц на чистой, хорошо освещенной поверхности. Также подготовьте смоченные спиртом салфетки, ватные тампоны или бинт и пластырь (не прилагаются к шприцу). - Не пытайтесь подогревать шприц в горячей воде или микроволновой печи.
- Не оставляйте предварительно заполненный шприц под прямыми солнечными лучами.
- Не встряхивайте предварительно заполненный шприц.
- Храните предварительно заполненный шприц в недоступном для детей месте.
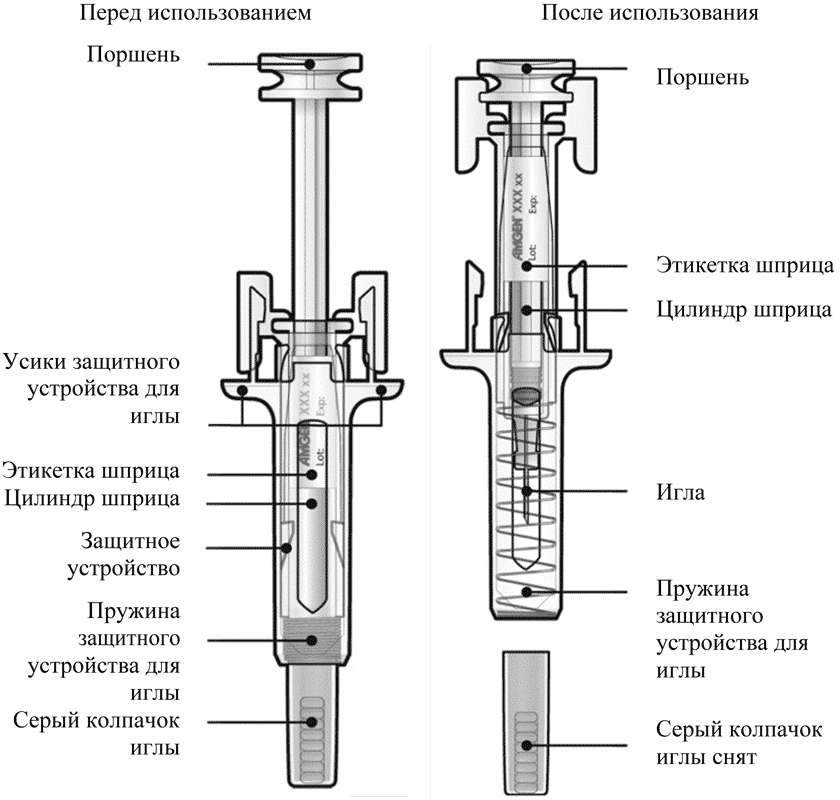
- Откройте контурную ячейковую упаковку, потянув за этикетку. Для извлечения предварительно заполненного шприца из контурной ячейковой упаковки, возьмитесь за защитное устройство.
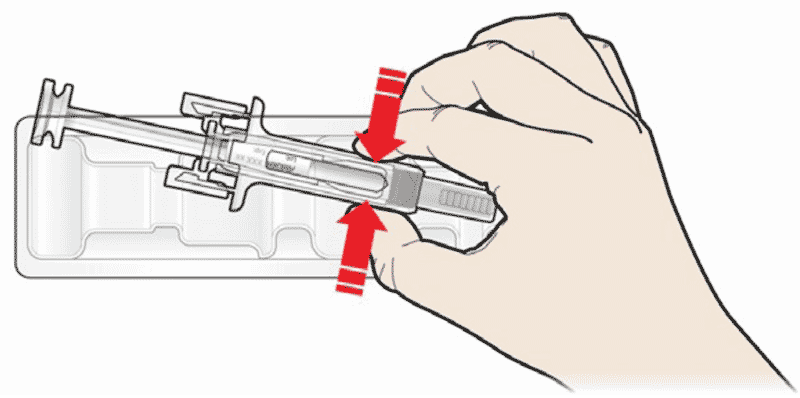
Возьмите шприц, как показано на рисунке
В целях безопасности: - Не беритесь за плунжер
- Не беритесь за серый колпачок иглы
- Проверьте препарат и предварительно заполненный шприц.
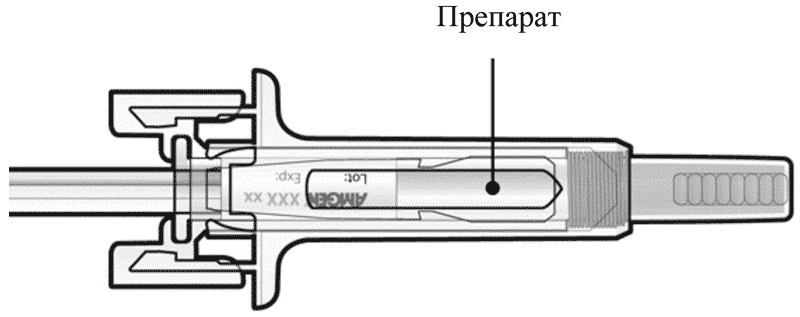
Не используйте предварительно заполненный шприц, если: - Препарат мутный или содержит посторонние частицы. Раствор должен быть прозрачным, бесцветным или светло-желтым.
- Любая из частей повреждена или сломана.
- Серый колпачок иглы отсутствует или неплотно надет.
- Истек последний день указанного на этикетке месяца срока годности.
Сообщите Вашему лечащему врачу или медицинской сестре обо всех перечисленных случаях.
Шаг 2: Подготовка места инъекции
- Тщательно вымойте руки. Подготовьте и обработайте место инъекции.
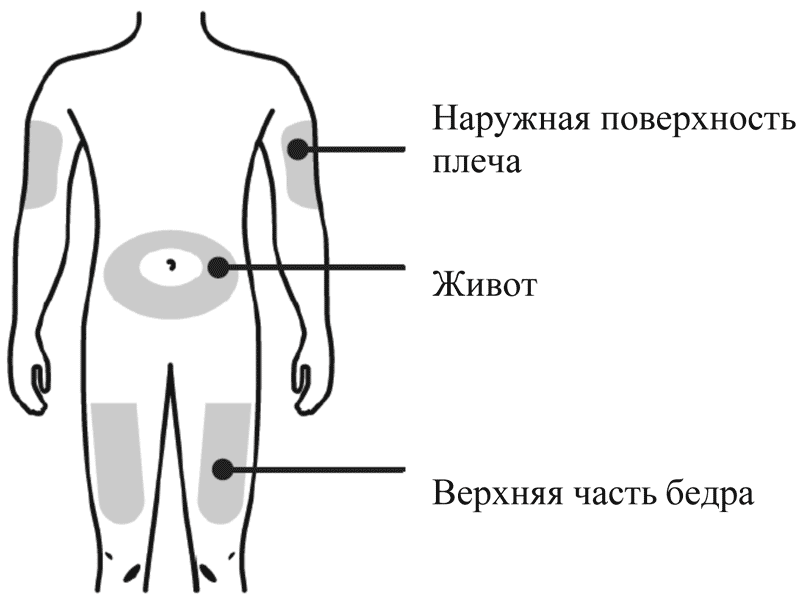
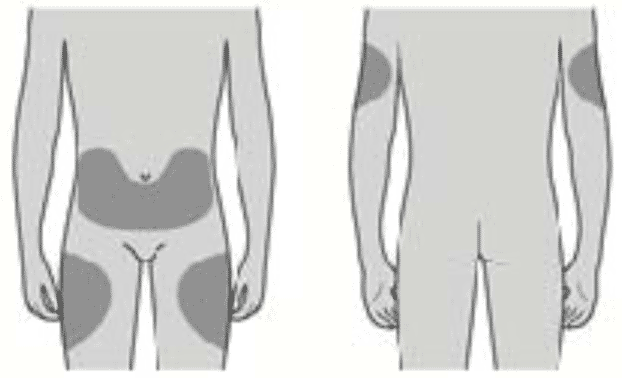
Вы можете использовать: - Верхняя часть бедра
- Верхнюю часть бедра
- Живот, за исключением области вокруг пупка, примерно 5 см
- Наружную поверхность плеча (только если инъекцию Вам делает кто-то другой)
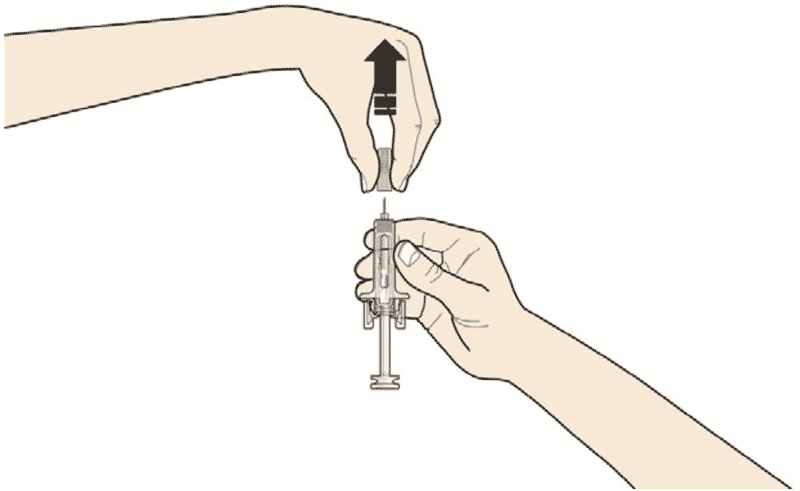
- Осторожно потяните серый колпачок с иглы без скручивания, по направлению от шприца.
- Зажмите место инъекции для получения упругой поверхности.
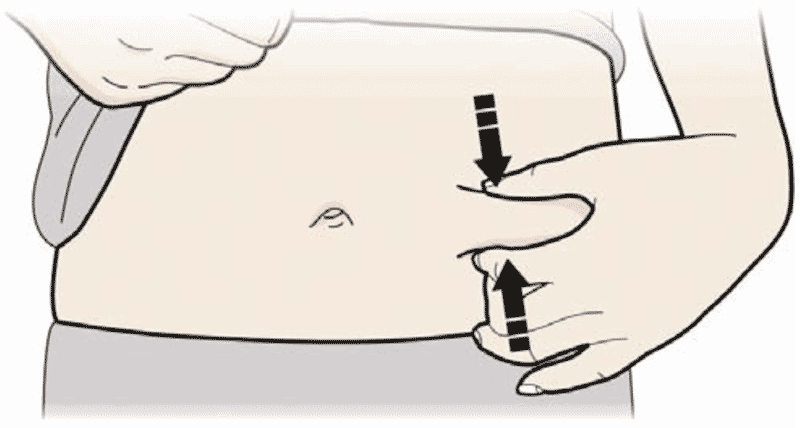
Важно удерживать кожу зажатой при проведении инъекции.
Обработайте место инъекции смоченным в спирте тампоном. Дайте коже высохнуть.
Не дотрагивайтесь до места инъекции перед инъекцией.
Не используйте для инъекций области, где кожа тонкая, с гематомой, покрасневшая или жесткая. Избегайте инъекций в области со шрамами или растяжками.
Шаг 3: Введение
- Зажмите кожу. ВВЕДИТЕ иглу в кожу.
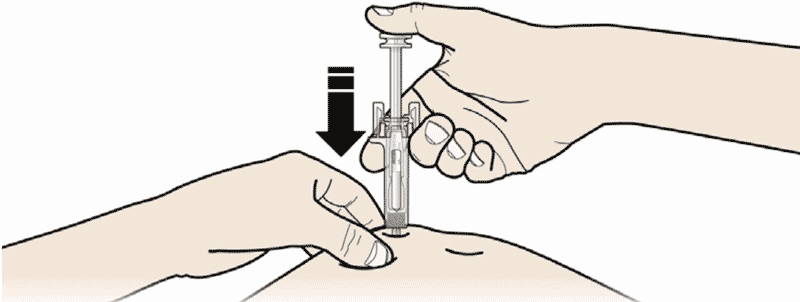
Не дотрагивайтесь до обработанной области инъекции. - Медленно и плавно НАДАВЛИВАЙТЕ на поршень до тех пор, пока Вы не почувствуете или услышите «щелчок». Надавливайте на поршень до щелчка.
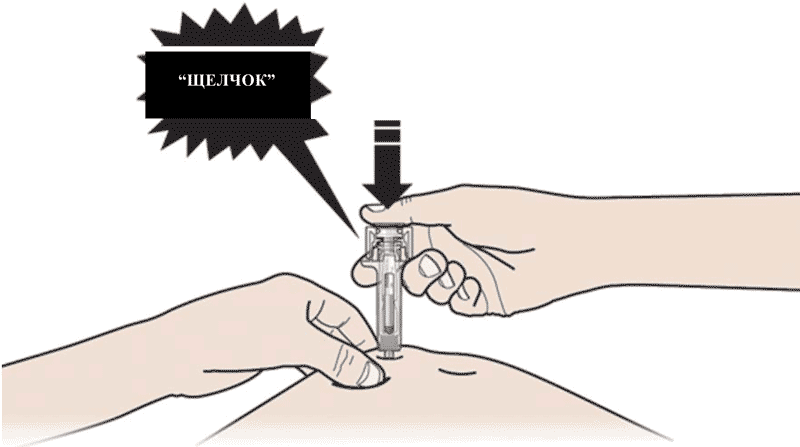
Важно надавливать на поршень до щелчка, для введения всей дозы. - ОТПУСТИТЕ большой палец. Затем ИЗВЛЕКИТЕ шприц из кожи.
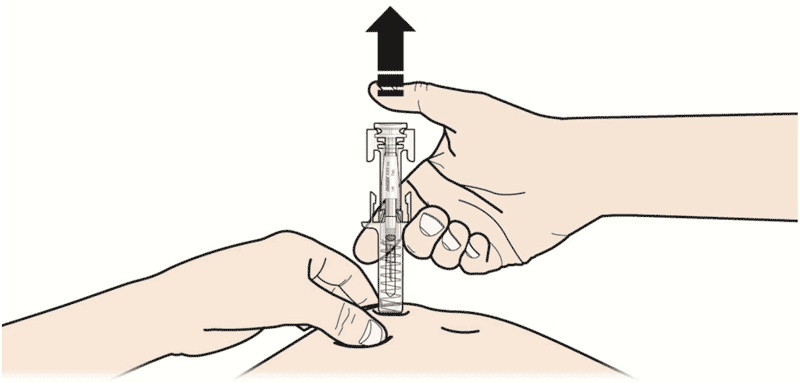
После того, как вы отпустите поршень, защитное устройство предварительно заполненного шприца покроет иглу.
Не надевайте серый колпачок иглы обратно на предварительно заполненный шприц.
Шаг 4: Окончание
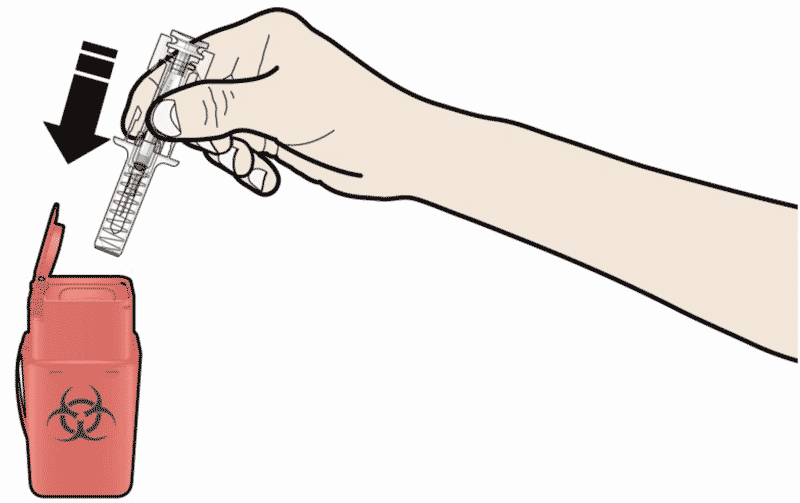
- Выбросите использованный предварительно заполненный шприц и другие сопутствующие материалы в соответствии с местными правилами.
Выбросите использованный предварительно заполненный шприц и серый колпачок иглы. Лекарственные препараты должны быть утилизированы в соответствии с местными требованиями. Спросите у врача или провизора, как уничтожить препарат, если он больше не требуется. Эти меры помогут защитить окружающую среду.
Храните шприцы и сопутствующие материалы в недоступном для детей месте. Не используйте предварительно заполненный шприц повторно. - Осмотрите место инъекции. Если в месте инъекции выступит кровь, прижмите к нему ватный тампон или бинт. Не растирайте место инъекции. При необходимости, заклейте место инъекции пластырем.
Инструкции по введению препарата Пролиа ® в предварительно заполненном шприце
В этом разделе приводится информация по правильному проведению инъекции предварительно заполненным шприцем. Очень важно, чтобы перед тем, как Вы приступите к самостоятельным инъекциям, Ваш лечащий врач, медицинская сестра подробно проинструктировали Вас по технике выполнения инъекции. Тщательно вымойте руки перед выполнением инъекции. Если у Вас возникнут вопросы по технике выполнения инъекции, то обратитесь к Вашему лечащему врачу или медицинской сестре.
Перед началом инъекции:
Внимательно прочитайте все инструкции перед использованием ПЗШ.
НЕ используйте ПЗШ, если колпачок был удален.
Как использовать предварительно заполненный шприц?
Ваш врач назначил вам препарат Пролиа ® ПЗШ для подкожных инъекций. Вы должны ввести все содержимое шприца (1 мл) однократно и повторить инъекцию через 6 месяцев, как назначено лечащим врачом.
Оборудование:
Для самостоятельной инъекции Вам потребуется:
- новый ПЗШ препарата Пролиа ® ; и
- смоченные спиртом тампоны или сходные материалы.
Что Вы должны сделать до самостоятельного введения Пролиа ® подкожно?
- Достать шприц из холодильника. НЕ берите ПЗШ за поршень или защитный колпачок, это может повредить устройство.
- ПЗШ можно оставить вне холодильника для достижения комнатной температуры. Это позволит сделать инъекцию более комфортной.
НЕ подогревайте ПЗШ каким-либо другим способом (например, в микроволновой печи либо в горячей воде).
НЕ оставляйте шприц под прямыми солнечными лучами. - НЕ встряхивайте ПЗШ.
- НЕ снимайте колпачок с ПЗШ до тех пор, пока Вы не готовы к инъекции.
- Проверить срок годности ПЗШ. Срок годности указан на упаковке как «ГОДЕН ДО: ММ.ГГГГ».
НЕ используйте ПЗШ, если истек последний день указанного на этикетке месяца срока годности. - Проверить внешний вид препарата Пролиа ® . Раствор должен быть прозрачным, бесцветным или светло-желтым. Если раствор помутнел или окрашен иначе, препарат использовать нельзя.
- Выбрать комфортное, хорошо освещенное место и чистую поверхность, где можно удобно расположить все необходимые материалы.
- Тщательно вымыть руки.
Как правильно выбрать место для инъекции?
Лучше всего делать инъекции в верхнюю часть бедра и в живот. Если инъекции Вам делает кто-то другой, можно использовать наружную поверхность плеча.
Как правильно сделать инъекцию?
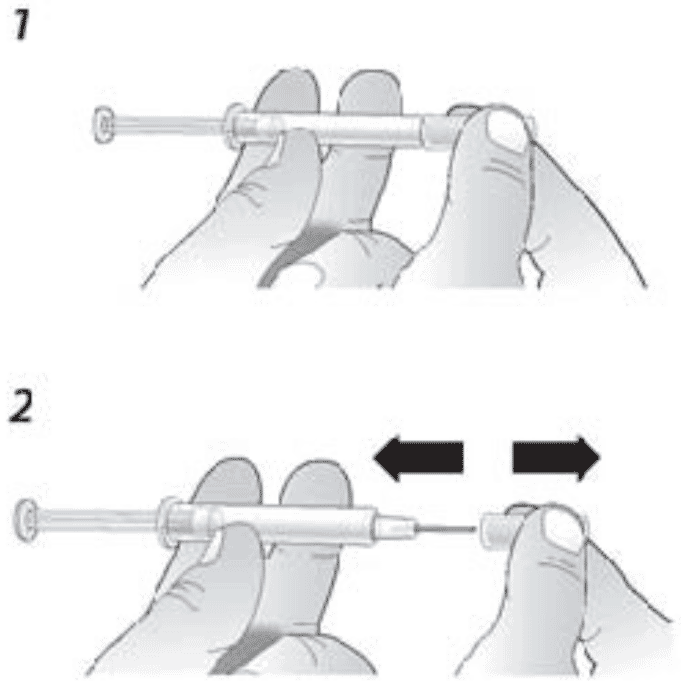
- Продезинфицируйте место инъекции с помощью смоченного в спирте тампона.
- Во избежание загиба иглы, аккуратно потяните колпачок с иглы сразу без скручивания, как показано на рисунках 1 и 2.
НЕ дотрагивайтесь до иглы и не нажимайте на поршень. - Если внутри ПЗШ видны маленькие пузырьки воздуха, нет необходимости удалять их перед инъекцией. Введение раствора с пузырьками воздуха является безопасным.
- Зажмите кожу (не сдавливая) между большим и указательным пальцами. Введите иглу в кожу полностью, как показывал Вам доктор или медицинская сестра.
- Медленно и плавно надавливайте на поршень, одновременно придерживая кожную складку. Надавливать на поршень следует до тех пор, пока шприц не опустеет.
- Извлеките иглу из кожи, и отпустите кожную складку.
- Если выступит кровь в месте инъекционного прокола, аккуратно стереть ее ватным тампоном или тканью. Не растирайте место инъекции. При необходимости, заклейте место инъекции пластырем.
- Используйте один ПЗШ только для одной инъекции. НЕ используйте оставшийся в шприце препарат.
Помните: При возникновении проблем, обратитесь за помощью или советом к лечащему врачу или медицинской сестре.
Уничтожение использованных шприцев
- НЕ надевайте обратно колпачок на использованный шприц.
- Храните использованный шприц в недоступном для детей месте.
- Использованный шприц должен быть утилизирован в соответствии с местными правилами. Спросите у врача или провизора, как уничтожить препарат, если он больше не требуется. Эти меры помогут защитить окружающую среду.
9 февраля 2017 г.
Инструкции по введению препарата Пролиа в предварительно заполненном шприце с защитным устройством для иглы — цена, наличие в аптеках
Указана цена, по которой можно купить Инструкции по введению препарата Пролиа в предварительно заполненном шприце с защитным устройством для иглы в Москве. Точную цену в Вашем городе Вы получите после перехода в службу онлайн заказа лекарств:
Источник: medi.ru
Мочегонные препараты и снижение веса
Как же хочется убрать лишние килограммы быстро! И кажется логичным принять мочегонную таблетку и «слить» 1,5-2 кг за пару дней! И многие делают так, особенно в преддверии какого-то важного события или открытия пляжного сезона. Но, давайте, разберемся, так ли все просто.
Что такое мочегонные препараты?
Мочегонные препараты являются лекарствами и применять их без прямого назначения не следует. Мочегонные препараты (диуретики) – настоящие лекарственные препараты. У них есть четко обозначенные, подтвержденные большими исследованиями показания. Они помогают лечить сердечную недостаточность, артериальную гипертонию, болезни почек, некоторые заболевания легких.
Назначение диуретиков порой спасает жизнь. Человеку с лишним весом врачом могут быть назначены препараты этой группы, если для этого есть медицинские показания – заболевания сердца, почек. В первые дни приема будет и желаемое снижение веса за счет удаления избыточной жидкости. Ключевое слово «избыточной».
Принцип работы мочегонных препаратов – увеличение выведения жидкости через почки, стимуляция их работы. По точке приложения диуретики разделяются на классы: петлевые, калийсберегающие, тиазидные, ингибиторы карбоангидразы, осмотические.
Что за собой влечет применение мочегонных препаратов?
- головная боль;
- головокружение;
- тошнота и рвота;
- судороги;
- сердцебиение;
- боли в мышцах;
- жажда.
Описаны даже смертельные исходы при непродуманном использовании препаратов этой группы.
Несмотря на то, что человек на 2-3 состоит из воды, считать ее лишней в большинстве случаев нельзя и пытаться «выгнать» в погоне за быстрым изменением цифры на весах особенно.
Подводя итог: все лекарственные формы мочегонных препаратов должны приниматься строго по назначению врача!
Если есть объективная причина снижать массу тела (а мочегонные часто используют пациенты с анорексией – без необходимости терять вес), то целью будет потеря жировой ткани. А любой «водувыводящий» метод никак не затронет эту самую ткань.
Эффективность мочегонных препаратов против избыточного веса
После приема мочегонных препаратов вес, действительно, уменьшается довольно быстро. Но также быстро возвращается снова.
Длительный прием препаратов этой группы без медицинских показаний чреват тяжелыми осложнениями. И никакое платье, в которое непременно нужно поместиться завтра, не стоит здоровья.
Волшебной таблеткой для стойкого снижения веса могут быть только адекватное питание и регулярная физическая нагрузка.

Лучшее лекарство против избытка веса — регулярные физические упражнения.
Что же делать, если признаки задержки жидкости все-таки есть: небольшая отечность кистей, лодыжек, становятся тесными к вечеру привычные туфли?
Такие явления часто встречаются в жаркую погоду, после соленой пищи, в предменструальный период.
Есть несколько естественных способов уменьшить количество жидкости в организме:
- Снизить потребление соли до 5-6г в день. Это значит, исключить сильносоленые продукты и блюда: колбасу, полуфабрикаты, готовые соусы, зрелые сыры, деликатесы, консервы, чипсы, маринованные и соленые овощи.
- Обеспечить достаточное количество белка в рационе. Белки в организме играют важную роль в обеспечении водного равновесия. В среднем, 1г белка на 1 кг веса в день – это включение белкового продукта в каждый основной прием пищи.
- Включать продукты, богатые калием и магнием. Эти микроэлементы предупреждают задержку воды. Фрукты, овощи, орехи и семечки, отруби – основные источники К и Mg.
- Адекватный питьевой режим – не меньше 6-8 стаканов в день. При дефиците питья возникает парадоксальная задержка жидкости, включается механизм защиты от обезвоживания и вода не выводится.
- Не увлекаться простыми углеводами (сладости, доступные крахмалы) – если на энергетические цели потрачены не все съеденные углеводы, они откладываются в печени и мышцах в виде гликогена. А каждый его грамм связан с 3 г воды. Конечно, количество запасов гликогена ограничено 600-800г, но это уже 2-2,5 л воды.
- Физические нагрузки, ходьба, тренировки – не только использую запас гликогена (уменьшая при этом количество связанной с ним жидкости), но и улучшают кровоток и выведение воды почками.
Чтобы не допустить накопления лишней жидкости полезно включать в диету продукты, обладающие мягким мочегонным действием. В основном он связан c солями калия, а также с другими, специфичными для каждого, компонентами, относящимся к полифенолам, антоцианам.
Употребление каких продуктов станет профилактикой нежелательных отеков:
- все виды капусты;
- бахчевые – дыни и арбузы;
- свежие огурцы;
- зелень петрушки, укропа, кинзы, сельдерея;
- клюква и брусника;
- лимон и имбирь;
- свекла, спаржа и чеснок.

Многие натуральные продукты можно использовать для регулировки водного баланса в организме, хотя у здорового человека организм с этим справляется самостоятельно.
Как еще можно наладить водный баланс в организме
Конечно, быстрого и заметного мочегонного эффекта при употреблении в разумных количествах они не окажут, это не лекарства. Но свой вклад в сохранение водного баланса внесут. А ломтики огурца и листья капусты можно даже прикладывать к проблемным отечным зонам — голени и нижним векам.
Относительно безопасно с мочегонной целью можно использовать различные травяные сборы. Они могут быть собраны самостоятельно или приобретены готовыми в аптеке. Научных доказательств их эффективности нет и работать они могут неодинаково у разных людей.
Мочегонным эффектом обладают:
- укроп – семена, листья, стебли;
- петрушка – листья и корни;
- ромашка – цветки;
- толокнянка – листья;
- брусника – ягоды и листья;
- хвощ полевой;
- крапива;
- череда.
- бссмертник – и много других.
Но даже в случае растительных препаратов нужно соблюдать рекомендованную дозировку, пропорции и принимать курсом не более 5-7 дней подряд.
Если все домашние средства испробованы, а отечность сохраняется или сопровождается другими симптомами (одышка, частое мочеиспускание и др.) – обязательно обратитесь к врачу, чтобы не пропустить более серьезную причину задержки жидкости.
Источник: moezdorovie.ru