
Острые кишечные инфекции (ОКИ) — это большая группа инфекционных заболеваний человека с энтеральным механизмом заражения, вызываемых патогенными и условно-патогенными бактериями, вирусами или простейшими
#02/09 Ключевые слова / keywords: Страничка педиатра, Педиатрия, pediatric
2009-02-20 11:27
718707 прочтений
Острые кишечные инфекции (ОКИ) — это большая группа инфекционных заболеваний человека с энтеральным (фекально-оральным) механизмом заражения, вызываемых патогенными (шигеллы, сальмонеллы и др.) и условно-патогенными бактериями (протеи, клебсиеллы, клостридии и др.), вирусами (рота-, астро-, адено-, калицивирусы) или простейшими (амеба дизентерийная, криптоспоридии, балантидия коли и др.).
ОКИ до настоящего времени занимают ведущее место в инфекционной патологии детского возраста, уступая по заболеваемости только гриппу и острым респираторным инфекциям. По данным ВОЗ ежегодно в мире регистрируются до 1–1,2 млрд «диарейных» заболеваний и около 5 млн детей ежегодно умирают от кишечных инфекций и их осложнений.
Готовлю печень, легкое и сердце косули
Ведущим компонентом терапии ОКИ является рациональное лечебное питание, адаптированное к возрасту ребенка, характеру предшествующего заболевания и вскармливания.
Цель диетотерапии — уменьшение воспалительных изменений в желудочно-кишечном тракте, нормализация функциональной активности и процессов пищеварения, максимальное щажение слизистой оболочки кишечника.
Принципиально важным является отказ от проведения «голодных» или «водно-чайных» пауз, так как даже при тяжелых формах ОКИ пищеварительная функция кишечника сохраняется, а «голодные диеты» значительно ослабляют защитные силы организма и замедляют процессы восстановления слизистой.
Основные требования к диете при ОКИ:
пища должна быть механически и химически щадящей, легкоусвояемой, разнообразной по вкусу;
кулинарная обработка: пища готовится на пару, отваривается, протирается, пюрируется;
ограничение в рационе жиров, углеводов, поваренной соли и калорий;
введение достаточного количества белка;
включение в диеты низко- и безлактозных продуктов и кисломолочных продуктов, обогащенных бифидо- и лактобактериями;
снижение объема пищи в первые дни болезни на 15–20% (при тяжелых формах до 50%) от физиологической потребности;
употребление пищи в теплом виде (33–38 ° С) в 5–6 приемов.
Из диеты исключаются стимуляторы перистальтики кишечника, продукты и блюда, усиливающие процессы брожения и гниения в кишечнике: сырые, кислые ягоды и фрукты, соки, сырые овощи, сливочное и растительные масла (в чистом виде), сладости, свежая выпечка. Не следует давать бобовые, свеклу, огурцы, квашеную капусту, редис, апельсины, груши, мандарины, сливы, виноград. Не рекомендуется овсяная крупа, так как она усиливает бродильные процессы. Должны быть исключены из питания жирные сорта мясных и рыбных продуктов (свинина, баранина, гусь, утка, лосось и др.).
Цельное молоко в остром периоде кишечных инфекций назначать не следует, так как оно усиливает перистальтику кишечника и бродильные процессы в результате нарушения расщепления молочного сахара (лактозы), что сопровождается усилением водянистой диареи и вздутием живота.
В первые дни заболевания исключается также черный хлеб, способствующий усилению перистальтики кишечника и учащению стула.
При уменьшении проявлений интоксикации, прекращении рвоты и улучшении аппетита вводится творог, мясо (говядина, телятина, индейка, кролик в виде котлет, фрикаделек, кнелей), рыба нежирных сортов, яичный желток и паровой омлет. Разрешаются тонко нарезанные сухари из белого хлеба, каши на воде (кроме пшенной и перловой), супы слизистые, крупяные с разваренной вермишелью на слабом мясном бульоне.
В остром периоде заболевания рекомендуется использовать молочнокислые продукты (кефир, ацидофильные смеси и др.). Молочнокислые продукты за счет активного действия содержащихся в них лактобактерий, бифидобактерий, конечных продуктов протеолиза казеина (аминокислот и пептидов, глутаминовой кислоты, треонина и др.), увеличенного количества витаминов В, С и др. способствуют улучшению процессов пищеварения и усвоению пищи, оказывают стимулирующее влияние на секреторную и моторную функции кишечника, улучшают усвоение азота, солей кальция и жира. Кроме того, кефир обладает антитоксическим и бактерицидным действием на патогенную и условно-патогенную флору за счет наличия молочной кислоты и лактобактерий. Однако длительное применение только кефира или других молочнокислых смесей нецелесообразно, поскольку эти продукты бедны белками и жирами. Лечебным кисломолочным продуктом является Лактофидус — низколактозный продукт, обогащенный бифидобактериями.
При лечении детей с ОКИ в периоде выздоровления необходимо широко использовать плодово-овощные продукты (яблоки, морковь, картофель и др.), так как они содержат большое количество пектина. Пектин — коллоид, обладающий способностью связывать воду и набухать, образуя пенистую массу, которая, проходя по кишечному тракту, адсорбирует остатки пищевых веществ, бактерий, токсических продуктов. В кислой среде от пектина легко отщепляется кальций, оказывая противовоспалительное действие на слизистую оболочку кишечника. Фрукты и овощи содержат органические кислоты, обладающие бактерицидным действием, а также большое количество витаминов, глюкозу, фруктозу, каротин и др. Применение вареных овощей и печеных фруктов уже в остром периоде кишечных инфекций способствует более быстрому исчезновению интоксикации, нормализации стула и выздоровлению.
Питание детей грудного возраста
Оптимальным видом питания грудных детей является материнское молоко, которое назначают дробно до 10 раз в день (каждые 2 часа по 50,0 мл). Возможно применение принципа «свободного вскармливания».
В последнее время в клинике кишечных инфекций предпочтение отдается назначению детям, находящимся на искусственном вскармливании, низко- и безлактозных смесей (Низколактозный Нутрилон, Фрисопеп, Хумана ЛП+СЦТ, соевые смеси). При тяжелых формах ОКИ и развитии гипотрофии широко используются гидролизованные смеси (Нутрилон Пепти ТСЦ, Нутримиген, Алфаре, Прегестимил и др.), способствующие быстрому восстановлению процессов секреции и всасывания в кишечнике и усвоению белков, жиров и углеводов, что предупреждает развитие ферментопатии в исходе кишечной инфекции (табл).
По нашим данным, в результате клинико-лабораторной оценки влияния низколактозных смесей на клиническую картину и состояние микробиоценоза кишечника при вирусных диареях у детей раннего возраста был получен положительный эффект стимуляции функциональной активности нормальной и, в первую очередь, сахаролитической микрофлоры (по стабилизации показателей уксусной, масляной и пропионовой кислот), а также регулирующее влияние на процессы метаболизма углеводов и жиров в острый период заболевания. Клинический эффект заключался в быстром и стойком купировании основных проявлений болезни: рвоты, диареи, абдоминального синдрома и эксикоза, что наряду с хорошей переносимостью позволило рекомендовать низколактозные смеси для использования в качестве лечебного питания у детей раннего возраста в острый период кишечных инфекций вирусной этиологии.
Тактика вскармливания и введения прикормов у больных ОКИ индивидуальна. Кратность кормлений и количество пищи на прием определяются возрастом ребенка, тяжестью заболевания, наличием и частотой рвоты и срыгиваний. Важно учитывать, что при 8–10-кратном кормлении (через 2 часа) с обязательным ночным перерывом в 6 часов ребенок должен получать на одно кормление 10–50 мл пищи, при 8-кратном (через 2,5 часа) — по 60–80 мл, при 7-кратном (через 3 часа) — по 90–110 мл, при 6-кратном (через 3,5 часа) — по 120–160 мл, при 5-кратном (через 4 часа) — 170–200 мл. Недостающий объем питания до физиологической потребности для детей первого года жизни должен быть возмещен жидкостью (глюкозо-солевыми растворами — Регидроном, Глюкосоланом и др.).
При разгрузке в питании ежедневно объем пищи увеличивается на 20–30 мл на одно кормление и соответственно изменяется кратность кормлений, то есть увеличивается интервал между кормлениями. При положительной динамике заболеваний и улучшении аппетита необходимо довести суточный объем пищи до физиологической потребности не позднее 3–5 дня от начала лечения.
Детям 5–6 месяцев при улучшении состояния и положительной динамике со стороны желудочно-кишечного тракта назначается прикорм кашей, приготовленной из рисовой, манной, гречневой круп на половинном молоке (или воде при ротавирусной инфекции). Кашу назначают в количестве 50–100–150 г в зависимости от возраста ребенка и способа вскармливания до заболевания. Через несколько дней добавляют к этому прикорму 10–20 г творога, приготовленного из кипяченого молока, а затем — овощные пюре, ягодный или фруктовый кисель в количестве 50–100–150 мл, соки.
Питание детей 7–8 месяцев должно быть более разнообразным. При улучшении состояния им назначают не только каши, творог и кисели, но и овощные пюре, желток куриного яйца на 1/2 или 1/4 части, затем бульоны, овощной суп и мясной фарш. В каши и овощное пюре разрешается добавлять сливочное масло. Желток (яйцо должно быть сварено вкрутую) можно давать отдельно или добавлять его в кашу, овощное пюре, суп.
Питание детей старше года строится по такому же принципу, как и у детей грудного возраста. Увеличивается лишь разовый объем пищи и быстрее включаются в рацион продукты, рекомендуемые для питания здоровых детей этого возраста. В остром периоде болезни, особенно при наличии частой рвоты, следует провести разгрузку в питании.
В первый день ребенку назначают кефир по 100–150–200 мл (в зависимости от возраста) через 3–3,5 часа. Затем переходят на питание, соответствующее возрасту, но с исключением запрещенных продуктов. В остром периоде заболевания всю пищу дают в протертом виде, применяется паровое приготовление вторых блюд. Крупу для приготовления каши и гарнира, овощи разваривают до мягкости.
Набор продуктов должен быть разнообразным и содержать кисломолочные смеси, кефир, творог, сливки, сливочное масло, супы, мясо, рыбу, яйца, картофель, свежие овощи и фрукты. Можно пользоваться овощными и фруктовыми консервами для детского питания. Из рациона исключают продукты, богатые клетчаткой и вызывающие метеоризм (бобовые, свекла, репа, ржаной хлеб, огурцы и др.). Рекомендуются арбузы, черника, лимоны, кисели из различных ягод, желе, компоты, муссы, в которые желательно добавлять свежевыделенный сок из клюквы, лимона.
Правильно организованное питание ребенка с кишечной инфекцией с первых дней заболевания является одним из основных условий гладкого течения заболевания и быстрого выздоровления. Неадекватное питание и погрешности в диете могут ухудшить состояние ребенка, равно как и длительные ограничения в питании. Важно помнить, что на всех этапах лечения ОКИ необходимо стремиться к полноценному физиологическому питанию с учетом возраста и функционального состояния желудочно-кишечного тракта ребенка.
Значительные трудности в диетотерапии возникают у детей с развитием постинфекционной ферментопатии, которая развивается в разные сроки заболевания и характеризуется нарушением переваривания и всасывания пищи вследствие недостатка ферментов.
При ОКИ, особенно при сальмонеллезе, кампилобактериозе, протекающих с реактивным панкреатитом, наблюдается нарушение всасывания жира и появление стеатореи — стул обильный с блеском, светло-серый с неприятным запахом. Диетотерапия при стеаторее проводится с ограничением жира в рационе, но не более 3–4 мг/кг массы тела в сутки для детей первого года жизни. Это достигается путем замены части молочных продуктов специализированными низкожировыми продуктами (Ацидолакт) и смесями зарубежного производства, в состав которых в качестве жирового компонента входят среднецепочечные триглицериды, практически не нуждающиеся в панкреатической липазе для усвоения (Нутрилон Пепти ТСЦ, Хумана ЛП+СЦТ, Алфаре, Прегестимил, Фрисопеп и др.). При появлении признаков острого панкреатита из рациона исключают свежие фрукты, ягоды, овощи, концентрированные фруктовые соки на срок до 1 мес.
Наиболее частой формой ферментативной недостаточности при ОКИ, особенно при ротавирусной инфекции, эшерихиозах, криптоспоридиазе, является дисахаридазная недостаточность (нарушение расщепления углеводов, в первую очередь молочного сахара — лактозы). При этом наблюдается частый «брызжущий» стул, водянистый с кислым запахом, вздутие живота, срыгивания и беспокойство после кормления.
При лактазной недостаточности рекомендуется использование адаптированных низколактозных смесей (Низколактозный Нутрилон, Фрисопеп, Хумана ЛП+СЦТ и др.) или соевых смесей (Нутрилон Соя, Фрисосой, Хумана СЛ, Симилак Изомил, Энфамил Соя и др.). При их отсутствии — 3-суточный кефир; детям первых трех месяцев жизни можно давать смесь типа В-кефир, состоящую из 1/3 рисового отвара и 2/3 3-суточного кефира с добавлением 5% сахара (глюкозы, фруктозы), 10% каши на воде, овощных отварах.
В качестве прикорма этим больным дают безмолочные каши и овощные пюре на воде с растительным или сливочным маслом, отмытый от сыворотки творог, мясное пюре, печеное яблоко. Схемы введения прикормов могут быть индивидуализированы, следует обратить внимание на раннее назначение мясного (суточная доза в 3–4 приема). Избегают применения сладких фруктовых соков, продуктов, повышающих газообразование в кишечнике и усиливающих перистальтику (ржаной хлеб, белокочанная капуста, свекла и другие овощи с грубой клетчаткой, кожура фруктов, чернослив, сухофрукты). Длительность соблюдения низколактозной диеты индивидуальна — от 1,5–2 до 6 месяцев.
Дефицит белка возникает за счет нарушения утилизации, всасывания либо за счет потери эндогенного белка, особенно у детей с исходной гипотрофией. Коррекция потерь белка проводится путем назначения гидролизованных смесей (Нутрилон Пепти ТСЦ, Нутримиген, Алфаре, Прегестимил, Фрисопеп и др.).
При длительных постинфекционных диареях, особенно у детей, получавших повторные курсы антибактериальных препаратов, возможно развитие вторичной пищевой аллергии, сопровождающейся сенсибилизацией к белкам коровьего молока, реже — к яичному протеину, белкам злаковых культур. Такие нарушения могут возникать не только у детей с аллергическим диатезом, но и у больных без отягощенного преморбидного фона. Клинически постинфекционная пищевая аллергия проявляется гиперчувствительностью к ранее хорошо переносимым продуктам — молочным смесям, молочным кашам, творогу и др. У детей отмечаются боли в животе, вздутие после кормления, срыгивания, жидкий стул с мутной стекловидной слизью, иногда с прожилками крови, при копрологическом исследовании в кале обнаруживаются эозинофилы. Характерна остановка прибавки массы тела, вплоть до развития гипотрофии.
При выявлении аллергии к белкам коровьего молока в питании детей первого года жизни используются смеси на соевой основе (Нутрилак Соя, Нутрилон Соя, Фрисосой, Хумана СЛ, Энфамил Соя и др.) и на основе гидролизатов белка (Нутрилон Пепти ТСЦ, Нутримиген, Прегестимил, Фрисопеп и др.).
Отсутствие специализированных продуктов не является непреодолимым препятствием в организации безмолочного рациона. Элиминационная диета в этом случае составляется на основе безмолочных протертых каш (рисовой, гречневой, кукурузной), фруктовых и овощных пюре, картофеля, кабачков, цветной капусты, тыквы, из печеного яблока, банана, растительного и сливочного масла, мясного пюре. При этом необходимо учитывать физиологические потребности ребенка в основных пищевых веществах и энергии. Мясное пюре, как основной источник белка, при отсутствии специализированных смесей можно назначать с 2–3-месячного возраста. Предпочтительно использовать конину, мясо кролика, птицы, постную свинину, а также диетические мясные консервы — Конек-Горбунок, Чебурашка, Петушок, Пюре из свинины и др.
У детей старше года принцип составления рациона тот же. При назначении безмолочной диеты необходимо полностью компенсировать недостающее количество животного белка протеинами мяса, соевых смесей, а также исключить из диеты продукты, обладающие повышенной сенсибилизирующей активностью (шоколад, рыба, цитрусовые, морковь, свекла, красные яблоки, абрикосы и другие плоды оранжевой или красной окраски, орехи, мед). При постинфекционной пищевой аллергии срок соблюдения указанной диеты составляет не менее 3 месяцев, а чаще — от 6 до 12 месяцев. Эффект от элиминационной диеты оценивается по исчезновению симптомов заболевания, прибавке массы тела, нормализации стула.
Л. Н. Мазанкова, доктор медицинских наук, профессор Н. О. Ильина, кандидат медицинских наук Л. В. Бегиашвили РМАПО, Москва
По вопросам литературы обращайтесь в редакцию.
Источник: www.lvrach.ru
Вирус неадекватных косуль снова обнаружен в свердловских лесах. ВИДЕО

Сотрудники Россельхознадзора по Свердловской области совместно со специалистами Департамента по охране, контролю и регулированию использования животного мира региона провели охоту на косуль. Отбор проб биологического материала диких парнокопытных животных велся с целью подтверждения эпизоотического благополучия территории региона.
Как рассказала ЕАН пресс-секретарь Россельхознадзора по Свердловской области Наталья Сайфулина, отобрано 22 пробы от 10 косуль на лабораторные исследования в ФГБУ «ВНИИЗЖ». Охота велась в Богдановичском, Слободо-Туринском, Белоярском и Талицком районах.
Лабораторные исследования снова выявили геном таких возбудителей, как клостридиоз, инфекционный ринотрахеит и гемофилез, что в совокупности со стресс-факторами (осеннее похолодание, резкое снижение доступности и качества кормовой базы и др.) могло привести к заболеванию диких косуль.
Россельхознадзор направил информационные письма о результатах проведенных исследований проб в ФГБУ «ВНИИЗЖ», в департамент по охране, контролю и регулированию использования животного мира Свердловской области, а также в Управление Роспотребнадзора по Свердловской области и департамент ветеринарии Свердловской области.
Более 30 косуль погибли в Свердловской области от опасной болезни Напомним, этой осенью в нескольких районах Курганской области были замечены косули с пеной у рта. Животные бились в конвульсиях и бегали по кругу. Местные ветеринары и биологи говорят, что раньше такого не встречали. Также экоактивисты обнаружили неадекватных косуль и в Свердловской области. Администрация Богдановичского городского округа сообщила о 32 погибших животных.
Позже стало известно, что причиной гибели косуль на Урале стала инфекция – клостридиоз. Такой вывод сделали в Федеральном центре охраны здоровья животных, сообщил заведующий лабораторией охотничьих животных УрО РАН, доктор биологических наук Николай Корытин.
«Лабораторные исследования, проведенные во Владимире, в Федеральном центре охраны здоровья животных, показали наличие трех возбудителей болезней: клостридиоза, ринотрахеита и гемофилеза. Ветеринарные врачи по совокупности клинических признаков квалифицировали заболевание как клостридиоз. Скорее всего, вспышка заболевания закончится сама собой, но не исключено, что инфекция будет распространяться, тогда придется принимать какие-то меры», — отметил Корытин.
По его словам, пока остается неясным источник массового заражения. Споры клостридий способны долгое время сохраняться в почве. Ученые рекомендуют уральцам при употреблении мяса косули хорошо его проваривать или прожаривать.
При этом ранее в разговоре с ЕАН Корытин заявил, что косуль губит неизвестный вирус. «В последние годы наблюдается рост численности косуль, поэтому повышаются риски инфекций. Сейчас вся история исследуется в лабораториях, заболевание ранее неизвестно», — сообщил доктор биологических наук.
Источник: eanews.ru
4 причины увеличения лимфатических узлов. Когда начинать беспокоиться?
Мало кто обращает внимание на лимфатические узлы, которые у каждого человека служат «сторожевыми по.
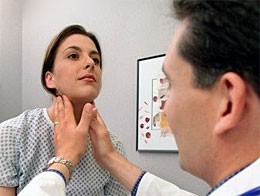
Мало кто обращает внимание на лимфатические узлы, которые у каждого человека служат «сторожевыми постами» инфекции Однако даже небольшое их увеличение может указывать на серьезную опасность, когда нужно принимать срочные меры.
Защитный барьер
Лимфоаденопатия, активизация лимфатических узлов – это «визитная карточка» самых разных заболеваний. Иногда врач, наблюдая этот симптом, не может объяснить причину возникновения болезни без специальных исследований. Припухание лимфатических узлов бывает при краснухе, кори, мононуклеозе, токсоплазмозе, туберкулезе. Могут его вызвать и аденовирусные инфекции.
Лимфатические узлы обычно воспаляются недалеко от очага инфекции. Если болит горло, то увеличиваются шейные и подчелюстные лимфоузлы, если была ранка и гнойник на ноге – паховые, если на руке – подмышечные. Почему это происходит? Дело в том, что при попадании возбудителей инфекции в лимфатическую систему узлы начинают действовать как пограничная застава.
Они задерживают инфекцию, препятствуя ее распространению. Усиливается производство лимфоцитов, защитных клеток организма, которые скапливаются в этих участках лимфатической системы. Так что, по сути, увеличение лимфоузлов говорит о том, что процесс естественной защиты организма начался. Но в то же время такой сигнал тревоги требует обращения к врачу.
К увеличению лимфоузлов склонны, как правило, полные, рыхлые люди. Порой припухание узлов у них проходит, не отражаясь на состоянии организма. Бить тревогу надо, если увеличение держится слишком долго, а узел болезненный и достаточно велик – например, размером с грецкий орех. Нужно обратиться к специалистам, и они выяснят причину появления инфекции.
Причины для тревоги
› Причина первая. Поцарапала кошка. У многих в квартирах есть кошки, и не все они относятся к своим хозяевам «лояльно». Если домашний любимец как следует оцарапает руку, инфекция с кошачьих коготков может попасть в лимфу, и лимфоузел начинает на нее реагировать. Развивается «болезнь кошачьей царапины», или доброкачественный лимфоретикулез.
Сами кошки им не болеют, они только носят инфекцию на лапах. Но нанесенные им повреждения могут прогрессировать и проявляться в виде боли (от легкой до весьма чувствительной), а также припухлости недалеко от поврежденной области. К примеру, если пострадала рука в районе локтя, то распухание будет под мышкой. Может подняться небольшая температура – 37–37,5 градуса.
Если организм не справляется с инфекцией, вовлекаются другие лимфоузлы – глотки, и тогда может начаться ангина, реагируют также печень и селезенка. Если царапина долго не заживает, появляется гной, небольшое уплотнение. Другая «кошачья» инфекция – токсоплазмоз – проникает в организм через пищеварительный тракт.
При этом увеличиваются лимфатические узлы, держится невысокая температура, слабость, иногда опухают, слезятся глаза. Особенно опасна эта инфекция для беременных женщин. Если кто-то из домашних поражен этой инфекцией, будущей маме нужно исключить всякий контакт с больным и с зараженным животным. Эта инфекция может неблагоприятно отразиться на состоянии ребенка.
Меры безопасности: • Чтобы избежать заражения, осторожно играйте с кошками. • Если оцарапала, обязательно обработайте ранку йодом, понаблюдайте, пока не заживет. • Когда инфекция все-таки начала распространяться, лимфоузлы припухли, надо обратиться к специалисту, который обязательно поможет, заболевание это излечимо. › Причина вторая. Натерли ногу.
Банальная и весьма частая причина увеличения лимфоузла – потертость на ноге от тесной обуви, которую не обработали должным образом антисептическими средствами. Бывает так, что ранка уже затянулась, и все успели забыть о том, что она была, – большинство людей не обращают внимания на то, что не болит, не беспокоит.
Но иногда инфекция все-таки попадает в лимфу и незаметно «облюбовывает» какой-нибудь близлежащий лимфоузел. В таких случаях организм иногда справляется сам, и припухлость проходит через некоторое время.Однако бывает, что увеличение лимфоузла сопровождается гнойным процессом, и тогда требуется помощь хирурга.
Воспаленный лимфоузел нужно вскрыть и прочистить, иначе это может привести к заражению. Меры безопасности: • Носите обувь по ноге, никогда не отправляйтесь в дальнее путешествие в новых туфлях – предпочтите разношенные и удобные . • Если на ноге образовалась ранка, обработайте ее бактерицидной мазью и только потом заклейте пластырем. • Если нога долго не заживает, добавились другие неприятные ощущения, обратитесь к врачу.
› Причина третья. Фурункулы. Чаще всего они сигнализируют о гормональных всплесках. При повышенной потливости они могут появиться и в области подмышечных впадин. Порой это выглядит как плотные набухания, над которыми кожа краснеет, иногда даже больно поднять руку.
Это гидраденит. Лечить его самостоятельно, привязывая листья алоэ или повязки с лечебными мазями, не имеет смысла. Лучше всего отправиться на прием к хирургу. Меры безопасности: • Кожу в том месте, где часто появляются фурункулы, нужно протирать салициловым спиртом или специальными лосьонами. Трогать, прокалывать их ни в коем случае нельзя!
Лучше доверить лечение дерматологу: он пропишет мази и протирания, которые уменьшат эти неприятные явления. • Если у вас повышенная потливость, нужно тщательнее следить за чистотой тела: мыться два раза в день под душем с мылом или гелем, чтобы очистить тело от пота и кожных выделений. Ежедневно нужно менять и белье, причем желательно, чтобы оно было хлопчатобумажным.
› Причина четвертая. Уплотнение в районе груди. Иногда увеличение лимфоузлов в подмышечной впадине может сочетаться с уплотнениями в ткани груди. Это признак очень опасного заболевания, требующего немедленного обращения к онкологу. Многие наши соотечественницы живут по принципу «пока гром не грянет…».
Вот только нельзя забывать, что опухоль молочной железы – такая болезнь, что если «грянет», то шутить не станет. Чтобы обеспечить профилактику, нужно приучить себя после 35 лет к регулярному самообследованию молочных желез, как к чистке зубов. Важно также обязательное посещение гинеколога – как минимум дважды в год.
Женщинам с высоким риском заболевания – наследственным или связанным с образом жизни – рекомендуется так же специальное онкологическое обследование: маммография, УЗИ, анализ на онкомаркеры. Меры безопасности: • Два раза в месяц нужно тщательно ощупать каждую молочную железу, лежа и стоя. Если обнаруживается даже маленькое уплотнение, немедленно обратитесь к врачу. • Наблюдение за грудью и подмышечными лимфоузлами стоит усилить, если случайно произошел ушиб или иная травма этой области. Статья «Узел проблем» из номера: «АиФ Здоровье»№31
Источник: medvedev.ru